Содержимое статьи
Трофическая язва – симптомы и лечение
- нейропатическая инфицированная стопа:
- длительное течение сахарного диабета;
- позднее возникновение осложнений;
- отсутствие болевого синдрома;
- цвет и температура кожи не изменены;
- уменьшение всех видов периферической чувствительности;
- наличие периферического пульса.
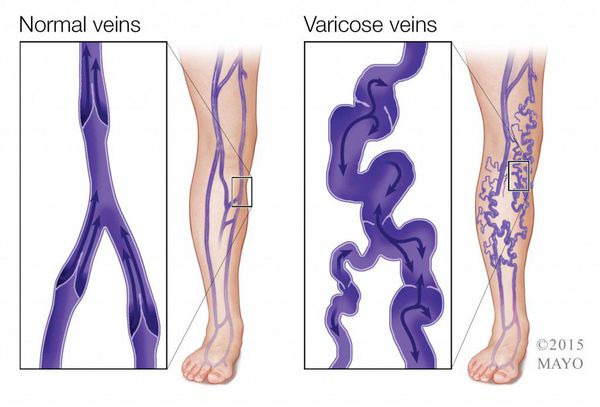
Язвы при хронической венозной недостаточности
Венозные язвы – самая частая причина образования трофических язв в мире. В России трофическими язвами страдают около 5 миллионов человек, при этом доля именно “венозных язв” составляет около 70-85 %.
Венозные язвы являются терминальной фазой развития хронической венозной недостаточности, которая является естественным клиническим проявлением многих заболеваний – тромбоза глубоких вен нижней конечности, варикозной болезни, травматическим поражение глубоких вен и др.
В этой статье хотелось бы подробнее остановиться на клинических проявлениях, диагностике и лечении хронической венозной недостаточности, сделав акцент на особенностью лечения и ведения пациентов с “венозными” трофическими язвами.
Предрасполагающие факторы к развитию хронической венозной недостаточности
- длительное нахождение в положении стоя;
- высокое давление в венозной системе (90 мм.рт.ст. вместо 30);
- врожденные дефекты, такие как отсутствие или патология клапанов;
- наследственный анамнез, профессия, пол, беременность, диета с низким содержанием пищевых волокон и ожирение.

Факторы, предрасполагающие к заболеваниям вен:
- травмы — переломы и ушибы мягких тканей;
- тромбоз глубоких вен / тромбофлебит (тромбоз поверхностных вен);
- неподвижность или ограниченная подвижность голени;
- длительное положение сидя или стоя;
- возраст;
- женский пол;
- высокий рост.
Проявления хронической венозной недостаточности
-
- боль и утомляемость;
- пульсация;
- судорожные сокращения мышц;
- выраженные подкожные вены или симптомы варикозного расширения вен, такие как: (боль и ощущение тяжести в ногах, легкая отечность голеней, зуд в области варикозно расширенных вен, покраснение голени — растяжение мелких вен медиального участка ниже лодыжки).

Патогенетическое обоснование клинических проявлений
Изменение окраски
-
-
- расширение капилляров и повреждение эндотелиальной выстилки;
- выход эритроцитов;
- распад гемоглобина (железа) вызывает потемнение кожи — гемосидериновое окрашивание.

Липодерматосклероз
-
-
- гипоксия ткани, стимуляция фиброза тканей;
- может присутствовать в виде «одеревенения» и уплотнения тканей;
- подкожный жир замещается фиброзной тканью (фиброз);
- нижняя конечность часто приобретает форму перевернутой бутылки шампанского.
Варикозное расширение вен
-
-
- недостаточность клапанов;
- обратный ток крови из глубоких вен в поверхностные;
- давление в поверхностных венах повышается;
- вены становятся извилистыми, расширенными, удлиненными.

-
-
- избыточное накопление интерстициальной жидкости; обычно поражаются нижняя часть голени и стопа;
- может развиться на одной или обеих нижних конечностях в зависимости от степени заболевания вен.

Белая атрофия
- белые аваскулярные участки кожи;
- покрыты красными пятнами;
- расширенные петли капилляров.

Венозная экзема
Часто сопровождается хронической венозной недостаточностью. Может обостряться при применении продуктов для лечения ран за счет раздражения и аллергии. Постоянный зуд может вызывать вторичные инфекции.

Венозные язвы

Степени хронической венозной недостаточности
- СТЕПЕНЬ I: Легкая отечность, расширенные вены, здоровая кожа;
- СТЕПЕНЬ II: Среднетяжелые или тяжелые отеки, варикозное расширение вен, гиперпигментация;
- СТЕПЕНЬ III: Тяжелые отеки, боль, гиперпигментация, язвы.
Диагностика
Стоит отметить, что именно адекватная оценка жалоб больного, клинической картины, является показаниями к консервативному или оперативному лечению и любые инструментальные исследования лишь вспомогательны.
В подавляющем большинстве клинических случаев для адекватной диагностики патологического изменения вен применятся ультразвуковое дуплексное сканирование (УЗИ сосудов или УЗДС). УЗДС является золотым стандартом определения особенностей строения и поражения вен конечностей.
Именно дуплексное сканирование позволяет определиться врачу с тактикой лечения конкретного пациента, наметить план консервативного или оперативного лечения.
Именно с помощью ультразвукового сканирования сосудистый хирург досконально способен спланировать этапность и особенности оперативного лечения, путем так называемой “разметки” пораженных вен.
В отличие от УЗДС флебография является очень редкой диагностической процедурой, которая применяется в исключительных случаях (установить причину тромбоза глубоких вен, рассмотреть установленный в просвете нижней полой вены кава-фильтр).
Другие исследования (например новейший способ диагностики патологии глубоких вен внутрисосудистое УЗИ) выполняются по строгим клиническим показаниям и широко в клинической практике не используются.
В случае наличия у пациента трофической язвы основным методом диагностики венозного поражения также является ультразвуковой дуплексное сканирование.
При глубоком язвенном поражения тканей нижней конечности возможно применение рентгенографии, магнитно-резонансной и компьютерной томографии пораженного сегмента конечности для определения возможного участия в гнойно-некротическом процессе костно-суставного аппарата.
При инфицированной трофической язве обязательным является посев на определение чувствительности бактериальной флоры к антибактериальным препаратам.
Лечение
- устранение факторов риска (коррекция питания, коррекция образа жизни, рациональное трудоустройство и др.);
- улучшение флебогемодинамики (лечебная физкультура, эластическая компрессия и др.);
- нормализация функции венозной стенки;
- коррекция лимфооттока и нарушений микроциркуляции;
- купирование воспалительных реакций.
Вне зависимости от наличия и выраженности венозной недостаточности все пациенты нуждаются в устранении факторов риска заболевания: избыточной массы тела, гиподинамии, тяжелого физического труда и др.
Начальная форма варикозной болезни (телеангиэктазии и ретикулярный варикоз) является только косметической проблемой, и все ее внешние проявления вполне можно устранить с помощью современных методик, таких как склеротерапия.
Важно отметить, что сами по себе телеангиэктазии не требуют хирургического лечения и не наносят вреда здоровью.
Компрессионный трикотаж – главный компонент в лечении хронической венозной недостаточности любой степени.
Класс компрессии выражается в мм рт. ст. и назначается в зависимости от степени венозной недостаточности.
0 степень:
- Эластическая компрессия (профилактический или лечебный трикотаж I класса);
1-я степень:
- Эластическая компрессия (лечебный трикотаж I–II классов).
- Эпизодические курсы монофармакотерапии;
2-я степень:
- Эластическая компрессия (лечебный трикотаж II класса).
- Повторные курсы монофармакотерапии.
- Физиотерапия и санаторно-курортное лечение;
3-я степень:
- Эластическая компрессия (лечебный трикотаж II–III классов).
- Непрерывная комбинированная фармакотерапия.
- Местное лечение.
- Физиотерапия.
- Компрессионное лечение.
Эластическая компрессия должна быть обязательным компонентом любых лечебно-профилактических мероприятий при варикозной болезни.
Терапевтический эффект компрессионного лечения определяется следующими доказанными механизмами действия:
- снижением венозной патологической “емкости” нижних конечностей;
- улучшением функциональной способности недостаточной работы клапанного аппарата;
- возрастанием резорбции тканевой жидкости в венозном колене капилляра и снижением ее фильтрации в артериальном колене;
- усилением фибринолитической активности крови.
В лечении хронической венозной недостаточности наряду с эластической компрессией большое значение имеет фармакотерапия. Современный флеботропный препарат быстро купирует болевой и отечный синдромы.
Наиболее распространенные группы флеботропных препаратов представлены в таблице.Таблица Группы флеботропных препаратов Химическое вещество Активный компонент Торговое название в РФ Альфа-бензопироны Кумарины В РФ не зарегистрированы Гама-бензопироны (флавоноиды) Диосмин, Гесперидин, Метилхалькон, Флавоноевая кислота Флебодиа 600, Детралекс, Антистакс Производные рутина Рутиниды и гидроксирутозиды Анавенол, Венорутон, Рутин, Троксерутин, Троксевазин Пикногенолы Лейкоцианидол, процианиды, олигомеры Эндотелон Сапонины Эсцин, рускозиды Аэсцин, Репарил, Эскузан Производные спорыньи Дигидроэрготамин, дигидроэргокристин, дигидроэргокриптин Вазобрал Синтетические вещества Трибенозид, гептаминол, кальция добезилат Гливенол, Гинкор-форт, Доксиум Одним из представителей группы флавоноидов является препарат Флебодиа 600, который содержит в своем составе высокоочищенный диосмин и, в отличие от микронизированной флавоноидной фракции принимается всего 1 раз в сутки.
Совместно с флеботропными лекарственными средствами при ВБ нижних конечностей используют препараты других фармацевтических групп.- нестероидные противовоспалительные препараты – НВПС (ибупрофен, нимесил, диклофенак и др.), направленные на устранение отечности тканей.
- препараты для системной энзимотерапии (Вобэнзим и др) улучшают микроциркуляцию, восстанавливают трофику тканей, способствуют быстрому купированию воспалительной фазы;
- вазоактивные средства и дезагреганты (пентоксифиллин, ацетилсалициловая кислота, дипиридамол, производные никотиновой кислоты и др.);
- антикоагулянты с целью улучшения реологических свойств крови.
В комплексной терапии могут также применяться топические лекарственные средства (мази, гели).
В зависимости от основного активного компонента их можно разделить на несколько групп: гепаринсодержащие (Эссавен Гель, крем Софья, гепарин натрий и др.), нестероидные противовоспалительные средства (диклофенак гель, гели, содержащие кетопрофен, и др.), кортикостероидные (бетаметазон, флуоцинолона ацетонид, триамцинолон и др.) или флеботоники (гель, содержащий рутозид, Гинкор-гель и др.). Необходимо подчеркнуть, что средства для местного лечения необходимо сочетать с эластической компрессией и системной фармакотерапией.
Таким образом, комплексное лечение синдрома венозной недостаточности (синдрома “усталых ног”) направлено на ряд патогенетических процессов, ответственных за прогрессирование варикозной болезни. Это и устранение отечного синдрома, влияние на различные звенья свертывающей системы крови, улучшение микроциркуляции, и улучшение обменных процессов. Применение консервативных методов лечения (медикаментозной терапии, эластической компрессии) позволяет добиваться уменьшения отеков, снижения болевого синдрома и хорошего косметического эффекта (ноги пациентов долго будут оставаться без видимых признаков варикозной болезни).
Лечение венозной язвы
Лечение венозной трофической язвы сложный, долгий, многокомпонентный процесс, который неразрывно связан с лечением хронической венозной недостаточности о которой было написано выше.
Повторимся, что для адекватного лечения трофической язвы необходимо 3 основных компонента:
- устранение причины венозной трофической язвы;
- местное лечение;
- системное лечение.
Устранение причины венозной трофической язвы
Чаще всего причиной венозной трофической язвы является венозная недостаточность вследствие варикозного расширения вен.
Поэтому основной операцией для устранения причины заболевания является удаление варикозно расширен вен (флебэктомия, лазерная облитерация, радиочастотная обляция), склеротерапия.
Однако, существуют заболевания вен, при которых флебэктомия либо невозможна, либо противопоказана, либо уже была выполнена.
Стоит отметить, что часто возможно добиться устранения причины развития трофической язвы путем наложения компрессионного трикотажа (эластическое бинтование, компрессионный трикотаж 2-3 класса компрессии) без выполнения оперативного вмешательства.
Иногда оперативное вмешательство проводят после заживления трофической язвы, опасаясь инфекционных послеоперационных осложнений (при наличии инфицированной трофической язвы).
Местное лечение
Местное лечение трофической язвы должно быть оказано в зависимости от стадии раневого процесса.
Трофическая язва – симптомы и лечение
Что такое трофическая язва? Причины возникновения, диагностику и методы лечения разберем в статье доктора Густелёва Юрия Александровича, флеболога со стажем в 17 лет.
Над статьей доктора Густелёва Юрия Александровича работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Трофическая язва — это дефект кожных покровов или слизистых оболочек, который образуется из-за некроза мягких тканей. Трофическая язва не заживает продолжительное время (свыше 6 недель) и формируется на фоне различных заболеваний (чаще всего на фоне сосудистых нарушений). В патологическом механизме трофической язвы важную роль играет замедление процессов регенерации [4] [7] [8] . Чаще всего трофические язвы появляются на ногах из-за особенностей кровоснабжения в этой области.
Трофические язвы на ногах:
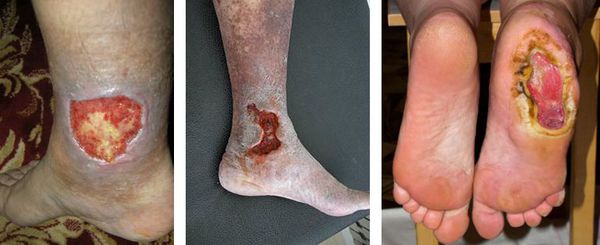
Причины развития трофических язв:
-
, которая развивается из-за варикозного расширения вен нижних конечностей, посттромботической болезни (образования тромбов в глубоких венах на ногах), некоторых врождённых аномалий венозной системы (синдром Клиппеля — Треноне), после операций или имплантации кава-фильтра (специального устройства для остановки тромбов);
- хроническая артериальная недостаточность на фоне заболеваний артерий нижних конечностей, сахарного диабета, гипертонической болезни;
- нейротрофические расстройства после травм позвоночника и/или периферических нервов;
- артериовенозные свищи, как врождённые (синдром Паркса — Вебера — Рубашова), так и приобретённые (после ранений сосудов);
- первичная и вторичная лимфатическая недостаточность (лимфедема);
- посттравматические изменения (после термических и электрических ожогов, отморожений, ранений, остеомиелита, радиационного воздействия, а также пролежней);
- инфекционные заболевания (туберкулёз, болезнь Лайма, герпетическая инфекция, гнойные заболевания, рожистое воспаление);
- злокачественные и доброкачественные опухоли;
- искусственное внешнее воздействие — внутривенное употребление психоактивных веществ, членовредительство;
- сочетание вышеперечисленных причин [2][4][7][8][9] .
Почему трофические язвы чаще появляются на ногах
Основная причина возникновения трофических язв — это варикозная болезнь, именно застой крови в ногах приводит к образованию язвы.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы трофической язвы
К первым симптомам трофической язвы можно отнести синюшность кожи, зуд и жжение, которые усиливаются со временем. Также для болезни характерен отёк мягких тканей, нарастающий к вечеру. Эти изменения происходят на фоне варикозной болезни, поэтому могут возникать тяжесть в ногах, ночные судороги, увеличение и расширение ретикулярных вен.
Симптомы трофических язв нижних конечностей могут быть разными в зависимости от причины возникновения заболевания [7] .
Венозные трофические язвы сопровождаются отёком нижних конечностей (чаще голеней), изменением цвета и уплотнением кожи на них, появлением зуда, наличием варикозно расширенных вен. Чаще всего язвы при хронической венозной недостаточности локализуются на внутренней стороне голени, чуть выше лодыжки [1] .
Артериальные язвы чаще образуются на стопе (пальцах, межпальцевых промежутках, на тыльной поверхности, пятке) и гораздо реже на голенях. Они сопровождаются выраженной ишемией (нарушением кровоснабжения, быстрой утомляемостью ног, в некоторых случаях ишемия доставляет неудобства при ходьбе). Нередко такие язвы возникают после незначительных травм: ушибов, потёртостей, порезов и сопровождаются значительным болевым синдромом. Симптоматика довольна специфична: зябкость и похолодание стоп, постепенно прогрессирующая боль ног при физической нагрузке (перемежающая хромота), а в запущенных случаях — и в покое [5] [7] .
Трофическая язва при сахарном диабете является следствием диабетической микроангиопатии (поражения мелких сосудов) и нейропатии (поражения артериол и нервов). Особенностью язв на фоне синдрома диабетической стопы является отсутствие боли из-за гибели нервных окончаний. Такие язвы более глубокие и обширные, чем при поражении крупных артерий, и чаще всего формируются в зоне больших пальцев стоп, нередко на месте натоптышей.
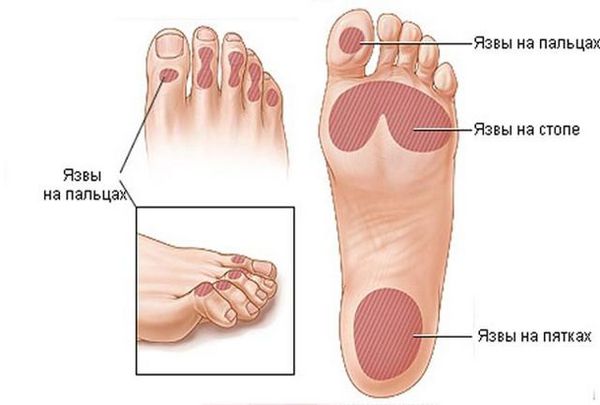
Три вышеперечисленные причины встречаются в 90 % всех трофических язв [2] .
Язва Марторелла, иногда сопровождающая тяжёлую форму артериальной гипертензии, обычно симметрична и чаще располагается сразу на обеих голенях по наружной поверхности. На месте будущей язвы появляются красноватые малоболезненные пятна, затем они медленно изъязвляются, приносят сильную боль и часто инфицируются [7] [8] .
Нейротрофические язвы нередко осложняют течение спинальной травмы, повреждения крупных нервных стволов и разнообразных полинейропатий (множественных поражений периферических нервов). Обычно локализуются в области пятки и часто безболезненны вследствие нарушенной чувствительности. Имеют большую глубину, достигая мышц, сухожилий и даже костей [7] [8] .
Язвенные поражения при лимфедемах возникают на стадии слоновости — резкого увеличения объёмов нижней конечности в процессе прогрессирования лимфатического отёка. Однако лимфедема способна носить и вторичный характер, развиваясь вслед за образовавшимися трофическими язвами [1] .
Инфекционные язвы могут появляться на местах фурункулов, карбункулов, гнойных экзем. Бывают одиночными и множественными, округлой формы и небольшой глубины, могут выделять гной [4] .
Патогенез трофической язвы
Патогенетические механизмы трофических язв имеют стадийный характер: происходит постепенное увеличение размеров зоны поражения с дальнейшим развитием осложнений. Первоначально на мягкие ткани воздействуют инициирующие факторы и запускают весь патологический процесс.
Например, при хронической венозной недостаточности развитие язв провоцирует формирование повышенного давления крови в венозной системе нижних конечностей. Это сопровождается лейкоцитарной инфильтрацией кожи и подкожной клетчатки, их отеком, и далее, нарушением микроциркуляции.
Основным пусковым фактором появления трофических язв нижних конечностей при заболеваниях артерий является атеросклероз, который провоцирует образование внутрипросветных сосудистых бляшек. Резкое уменьшение кровоснабжение из-за суженного просвета артерии приводит к нарушению капиллярного движения крови и гипоксии (кислородному голоданию).
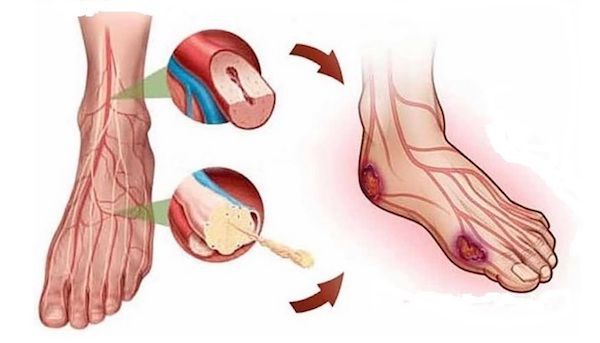
Также некрозы мягких тканей могут манифестировать после эмболии артерии (ее закупорки из-за разрыва бляшки). А при сахарном диабете происходит постепенное закрытие мелких артерий и отмирание нервов, что тоже вызывает ухудшение питания кожи и подкожной клетчатки [4] [5] [7] [8] [9] .
Общим результатом всех инициирующих факторов служит повреждение мягких тканей с постепенным их некрозом. Некроз прогрессирует на фоне замедленного заживления тканей вокруг очага язвы — из-за недостаточности поступления питательных веществ и кислорода. Образовавшийся дефект мягких тканей и есть трофическая язва. Через поврежденную поверхность тела идет потеря плазмы и белков, отмечаются расстройства местного метаболизма, а прогрессирование основного заболевания приводит к увеличению площади и глубины язвы.
Классификация и стадии развития трофической язвы
Классификация трофических язв тесно связана с классификациями основных заболеваний, служащих пусковыми факторами их развития.
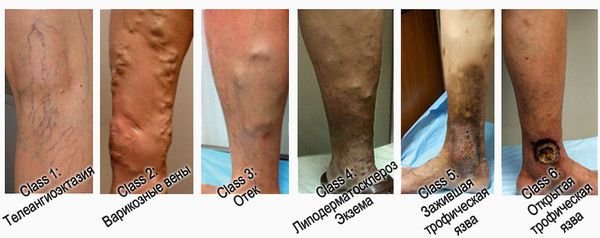
При венозных трофических язвах применяется современная классификация хронических заболеваний вен (ХЗВ) – СЕАР (ранжирование заболевания согласно клиническим, этиологическим, анатомическим и патогенетическим особенностям). Она состоит из 2 частей: непосредственно классификации ХЗВ и шкалы оценки тяжести заболевания. Для классификации язвы имеет значение ее клиническая градация (первая буква названия «С» — clinical). Всего существуют 7 классов:
- С1 —присутствуют сосудистые звёздочки;
- С2 — в арикозное расширение подкожных вен диаметром 3 мм и более;
- С3 — отёк нижней конечности на уровне лодыжки;
- С4a — гиперпигментация и экзема;
- C4b — фиброз кожи в зоне хронического воспаления;
- С5 — зажившая язва, оставляющая после себя рубцовые изменения кожи.
- С6 — открытая язва.
Шкально-балльная оценка клинической тяжести VCSS включает в себя описание:
- количества открытых язв (0 баллов — отсутствие, 1 балл — единичная, 2 балла — множественная язва),
- размера (0 баллов — отсутствие, 1 балл — менее 2 см в диаметре, 2 балла — более 2 см),
- длительности существования (0 — отсутствие, 1 — менее 3 месяцев, 2 — более 3 месяцев)
- рецидивирования (0 — отсутствие, 1 — единичная, 2 — многократная [6] .
При артериальных язвах используется классификация облитерирующих (приводящих к закупорке сосудов) заболеваний периферических артерий по Фонтейну – Покровскому. Она отражает последовательные этапы в течении заболевания, которые характеризуются определенными патогенетическими нарушениями и клиническими проявлениями. В неё входят четыре основные стадии: I, IIa/IIb, III, IV. Последняя, IV стадия, описывает трофические нарушения, включая язвы [5] .

Классификаций синдрома диабетической стопы (осложнения сахарного диабета), который также проявляется язвами, несколько. Нейропатические, ишемические и нейроишемические формы диабетической стопы выделяет классификация, тверждённая Консенсусом по диабетической стопе .
Классификация язв по Вагнеру включает пять степеней:
- 0 — отсутствие;
- I — поверхностная язва;
- II — глубина до мышц;
- III — глубокая язва, инфекционные осложнения;
- IV — сухая или влажная гангрена отдельных участков стопы;
- V — сухая или влажная гангрена всей стопы) [2] .
Осложнения трофической язвы
Естественное течение трофических язв часто сопровождается увеличением площади и глубины поражения, что увеличивает риски осложнений. Чаще всего среди них встречается вторичное инфицирование, аррозивные кровотечения (кровотечения при “разъедании” сосудистой стенки) и малигнизация (язвы становятся злокачественными) [7] [8] .
Распространение некроза делает поражение более уязвимым для инфекций. Почти на всех трофических язвах при бактериологическом исследовании обнаруживается сапрофитная, условно-патогенная и патогенная флора. Нередко наблюдаются весьма разнообразные микробиологические сочетания, включающие бактериально-грибковые ассоциации. К самым распространенным инфекционным осложнениям относят:
- дерматиты;
- пиодермии;
- флегмоны;
- рожистое воспаление;
- периостит или остеомиелит;
- тромбофлебиты (сочетание воспаления вены с её тромбозом);
- лимфангиты и лимфадениты, артриты и артрозы.
Проникновение в язвенный очаг анаэробных микробов вызывает газовую гангрену, которая нуждается в безотлагательном хирургическом вмешательстве, вплоть до ампутации больной конечности. Из-за иммунодефицитных состояний может также возникнуть сепсис [4] .
Кровотечения из трофических язв часто развиваются из-за некроза стенки расположенных рядом артерий и вен, могут сопровождаться весьма массивной кровопотерей. Особенно характерно данной осложнение для пациентов с запущенной стадией варикозного расширения вен нижних конечностей [5] [6] .
Малигнизация или озлокачествление с развитием рака кожи как правило наблюдается на фоне длительно существующих, незаживающих трофических язв, которые лечили едкими и агрессивными компонентами (салициловая кислота, берёзовый дёготь) [7] [8] .
Диагностика трофической язвы
Основная задача диагностики — определить основное заболевание, к осложнениям которого и относят трофические язвы. Помимо стандартного сбора жалоб, анамнеза и физикального обследования используют дополнительные методы исследований: клинический анализ крови, биохимический анализ крови, различные гистологические, цитологические и бактериологические исследования, ревматические пробы, определение криоглобулинов, изучение показателей перекисного окисления липидов и антиоксидантной системы, оценка цитокинового профиля и иммунологические исследования [4] [5] [7] [8] .
Аппаратно-инструментальная диагностика проводится с помощью малоинвазивного ультразвукового дуплексное сканирование (УЗДС) артерий и вен [6] .
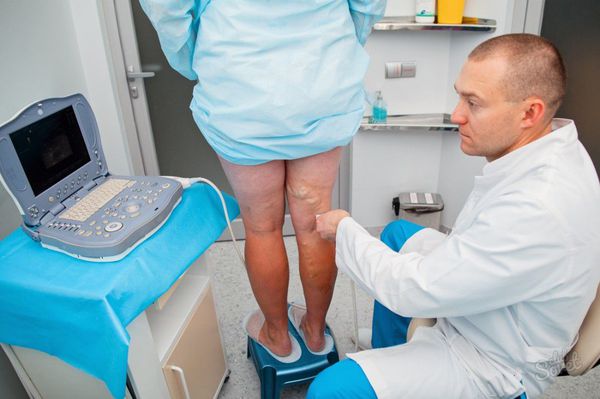
Одновременно с ультразвуковым ангиосканированием целесообразно определять лодыжечно-плечевой индекс систолического давления (отношение кровяного давления в нижней части ноги или лодыжке, к кровяному давлению в руке).
Несмотря на то, что рентгенконтрастная ангиография является наилучшим способом в отношении диагностики заболеваний артериальной системы, которую можно сопровождать современными рентгенохирургическими методами лечения (например, установкой внутрисосудистого стента в поражённую артерию), в последнее время появляются новые эффективные методики — мультиспиральная компьютерная томография-ангиография (МСКТ-ангиография), магнитно-резонансная ангиография [3] [4] [5] .
Нередко для диагностики причин трофических язв нижних конечностей назначаются плетизмография, измерение распределения плантарного давления, инфракрасный анализ мышечного кровотока, суточное холтеровское мониторирование, суточное мониторирование артериального давления, электромиография и радиоизотопные исследования [5] [10] .
Лечение трофической язвы
Как вылечить трофическую язву
Лечение трофических язв включает в себя два компонента: устранение причины их образования, т.е. лечение основного заболевания, и санацию инфекционного очага в зоне трофической язвы [9] [11] .
Воздействие на основное заболевание включает в себя:
- устранение рефлюкса (обратного тока крови) в варикозных венах с помощью современных малоинвазивных эндовенозных методик — лазерной или радиочастотной облитерации;
- восстановление проходимости магистральных артерий с помощью баллонной ангиопластики со стентированием или хирургическая реваскуляризацией;
- коррекцию гликемии при сахарном диабете [3][6][9] .
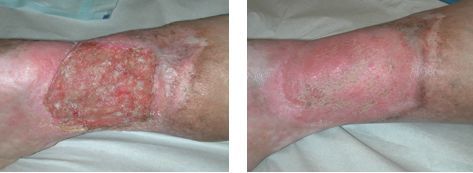
Хирургическое лечение
Лучший способ санации язвенного ложа — первичный хирургический дебридмент (радикальная хирургическая обработка язвы). Вмешательство проводится путем полного удаления мертвых тканей по границе со здоровыми с помощью лазера, ультразвука или гидрохирургических систем под местной анестезией. После хирургической обработки проводится комплекс мероприятий, направленных на стимуляцию грануляций. Если после очищения язвы и достаточном росте грануляций рана не будет зарастать, необходимо будет провести кожную пластику [3] [5] .
Консервативное лечение
Использование антисептиков, красителей (например, “зелёнки”), мазей с антибиотиками и различных подсушивающих паст отрицательно влияет на заживление трофических язв. Длительное применение мазей для лечения трофических язв может значительно замедлить процесс заживления, вызвать аллергические реакции и способствовать резистентности микроорганизмов. Если язва заражена золотистым стафилококком или синегнойной палочкой, то в данном случае может применяться системная антибиотикотерапия(только при неэффективности остального лечения трофических язв) [3] .
Для лечения венозных трофических язв эффективно многослойное бандажирование или ношение компрессионного трикотажа (противоязвенных комплектов). Также используются флеботропные препараты [3] [9] [11] .
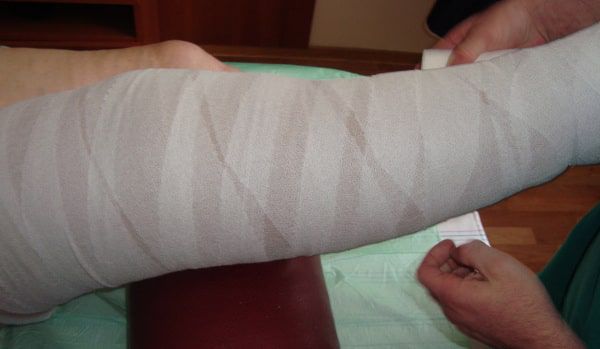
Физиотерапия
При лечении трофической язвы могут применяться физиотерапевтические процедуры, которые дополняют основное лечение. Однако доказать их эффективность крайне затруднительно.
Лечение трофической язвы народными средствами
Эффективность и безопасность методов народной медицины научно не доказана. Эти средства могут замедлить процесс заживления и вызвать аллергические реакции.
Лечение диабетической язвы
Лечение диабетической стопы помимо местного хирургического лечения и реваскуляризации конечности включает терапию диабетической остеоартропатии, коррекцию сахароснижающей терапии и использование факторов роста [2] .
Прогноз. Профилактика
Прогноз в отношении трофических язв следует рассматривать только в совокупности с основным заболеванием. Лучше всего поддаются лечению венозные трофические расстройства — при устранении венозного застоя язва быстро регрессирует и заживает. Длительность заживления трофической язвы зависит от тяжести заболевания. При правильном лечении большинство язв заживают за 3 – 4 месяца [12] .
Так как профилактики варикозного расширения вен не существует, при венозных язвах необходимо провести оценку риска ретромбозов и назначить по необходимости “разжижающую кровь” терапию (антикоагулянты) [1] [3] [5] [6] .
Сложнее дела обстоят с язвами артериальной этиологии. Как правило их наличие свидетельствует о далеко зашедшем поражении сосудов и их сильной закупорке. Распространённый атеросклероз артерий нижних конечностей с вовлечением артерий голени может стать противопоказанием к хирургическому вмешательству. В подобных случаях назначается консервативная терапия, а при дальнейшем обострении заболевания может потребоваться ампутация.
Профилактика трофических язв
Профилактика появления язв при заболеваниях артерий нижних конечностей сводится к устранению факторов риска: пациенту рекомендуется отказаться от курения, ежедневного заниматься физкультурой, контролировать липидный спектр крови и соблюдать низкожировую диету [4] [5] [7] [8] .
Профилактика рецидивов трофических язв при сахарном диабете — это комплексный подход: организация постоянного врачебного наблюдения, обучение пациентов правилам ухода за стопами, применение специальной ортопедической обуви и специализированные процедуры по уходу за ногами (лечебный педикюр), которые выполняет подиатр.
За дополнение статьи благодарим Динара Сафина — сосудистого хирурга, научного редактора портала « ПроБолезни » .
Диабетическая стопа – симптомы и лечение
Что такое диабетическая стопа? Причины возникновения, диагностику и методы лечения разберем в статье доктора Есипенко И. А., сосудистого хирурга со стажем в 37 лет.
Над статьей доктора Есипенко И. А. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Диабетическая стопа (синдром диабетической стопы, СДС) — это тяжёлое осложнение сахарного диабета в виде инфекции, язв или разрушения глубоких тканей, которое возникает в связи с нарушением макроструктуры стопы и микроциркуляции крови, по причине разрушения нервных окончаний и нервных волокон. [10]

Главная причина ДС — это сахарный диабет (СД). И хотя синдром диабетической стопы не развивается с первого дня увеличения уровня глюкозы в крови более 7,0-8,0 ммоль/л, каждый пациент с диагнозом «сахарный диабет» должен помнить о таком грозном возможном осложнении.
Хронические раны на ногах у людей с сахарным диабетом встречаются в 4-15 % случаев. В некоторых случаях они становятся первым признаком развившегося диабета [10] .
Основные «пусковые механизмы» развития язв при СДС:
1. Ношение неудобной обуви. К изменению нагрузки на суставы стопы, сдавливанию или потёртости кожи, локальной микроишемии, инфильтрату, или некрозу могу привести любые дефекты обуви:
- несоответствующий размер обуви (меньше или больше, чем нужно);
- стоптанные и/или высокие каблуки;
- рубец на стельке;
- дефект подошвы;
- мокрая обувь;
- несоответствие обуви времени года.
2. Увеличенный вес тела. Учитывая площадь стоп, при увеличении веса тела (даже на 1 кг) увеличивается и нагрузка на каждый сустав стопы. Самая уязвимая область — подошвенная поверхность.
3. Разрастание эпидермиса (поверхности) кожи. Этот процесс происходит из-за нарушенных обменных процессов в коже на фоне СД (под утолщённым эпидермисом-“мозолью” в слоях кожи нарушается микроциркуляция, что приводит к микроишемии и некрозу).
4. Микротравмы:
- укусы животных;
- уколы шипами растений;
- порезы при педикюре и т. п.
5. Стенозы (сужение) и окклюзии (закупорка) магистральных артерий. В результате отсутствия кровоснабжения в стопах и голенях к микроишемии присоединяется макроишемия и развитие гангрены конечности.

6. Условно патогенная или патогенная микрофлора. Активизация флоры (микробов и других микроорганизмов) на поверхности кожи в условиях СД приводит к воспалению кожного покрова, а в условия ишемии или микротравмы значительно ускоряется развитие гангрены.

Часто наблюдается сочетание нескольких причин возникновения язв при СДС.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы диабетической стопы
Отправной точкой развития СДС считается не дата установления диагноза «Сахарный диабет», а время, когда были выявлены первые симптомы СД (однократные подъёмы глюкозы крови, сухость во рту и другие).
Симптомы СДС:
- онемение, зябкость, жжение, отёки в стопах и другие неприятные ощущения;
- выпадение волос на на стопах и голенях, потливость стоп;
- изменение окраски кожи (гиперемия, гиперпигментация, цианоз);

- утолщение, расслаивание, изменение формы и цвета ногтевых пластинок;
- кровоизлияния под ногтевой пластинкой в виде «синяков» под ногтями;

- деформация стоп;
- снижение чувствительности стоп — вибрационного, температурного, болевого и тактильного восприятия;
- боль в области стопы и язвы, возникающая как в покое или ночью, так и при ходьбе на определённые расстояния;
- истончение кожи, шелушение;

- понижение или увеличение температуры стоп и голеней;
- длительная эпителизация (заживление) микротравм — до двух месяцев, при этом остаются коричневые рубцы;

- трофические язвы, длительно не заживающие на стопах.

Чаще всего трофическим изменениям подвержены дистальные отделы конечности: пальцы и подошвенная поверхность стопы в проекции головок плюсневых костей. Зона образования трофической язвы зависит от причины её возникновения.
Патогенез диабетической стопы
Механизм развития СДС представляет собой следующую последовательность нарушений:
- Снижается выработка гормона инсулина.
- Увеличивается уровеь глюкозы в крови — развивается гипергликемия.
- Блокируется кровоток в мелких сосудах, через сосудистую стенку перестаёт поступать кислород и другие микроэлементы.
- Разрушаются нервные волокна и рецепторы.
- Наступает микро- и макроишемия тканей стопы.
- Образуются трофические язвы.
Таким образом, при СДС происходит повреждение всех тканей ноги.

В результате дефицита инсулина в организме диабетика количество глюкозы в крови увеличивается. Это в свою очередь негативно сказывается на состоянии как мелких, так и крупных сосудов:
- на стенках сосудов скапливаются иммунологические вещества;
- мембраны становятся отёчными;
- просвет сосудов сужается.
В результате этих изменений кровообращение нарушается и образуются небольшие тромбы. Эти изменения в организме препятствуют поступлению достаточного количества микроэлементов и кислорода в клетки и тем самым приводят к нарушениям обменного процесса. Кислородное голодание тканей замедляет процесс деления клеток и провоцирует их распад.
Увеличение уровня глюкозы в крови также становятся причиной поражения нервных волокон — снижается чувствительность.

Все деструктивные процессы, происходящие в тканях стопы приводят к тому, что любое повреждение кожи становится лёгким процессом, а заживление — длительным. Усугубить состояние стопы могут присоединившиеся инфекции, которые способны привести к образованию гангрены — некрозу тканей. [9]
Классификация и стадии развития диабетической стопы
Классификация I Международного симпозиума по диабетической стопе
В 1991 году в Нидерландах на I Международном симпозиуме была принята классификация СДС, которая является наиболее распространённой. [1] Она предполагает разделение заболевания на три типа в зависимости от преобладающего патологического процесса:
- нейропатическая инфицированная стопа:
- длительное течение сахарного диабета;
- позднее возникновение осложнений;
- отсутствие болевого синдрома;
- цвет и температура кожи не изменены;
- уменьшение всех видов периферической чувствительности;
- наличие периферического пульса.


Классификация Вагнера
По степени выраженности поражений тканей стопы выделяют следующие стадии СДС: [6] [7]
- Стадия 0 — изменение костной структуры стопы — артропатия;
- Стадия 1 — изъязвление (язвы) кожи;
- Стадия 2 — изъязвление всех мягких тканей, дном язвы являются кости и сухожилия;
- Стадия 3 — абсцедирование и остеомиелит (воспаление костной ткани);
- Стадия 4 — образование гангрены дистальных отделов стопы (пальцев);
- Стадия 5 — образование гангрены стопы и отделов голени.

Классификация Техасского университета
Данная классификация была разработана в 1996-1998 годах. [8] В её основе лежит оценка язвы по глубине, наличию инфицирования и ишемии — риска ампутации конечности.
Венозная трофическая язва
Венозные трофические язвы стопы или голени развивается при нарушении кровообращения в конечности на фоне ухудшения проходимости глубоких или поверхностных вен нижних конечностей. Варикозная болезнь приводит к застою крови в микроциркуляторном русле и образованию язвенного дефекта. Любое повреждение кожи, ссадина или небольшая потертость не может зажить и приводит к возникновению трофической язвы в отдельных случаях.
Венозная трофическая язва голени свидетельствует о IV стадии хронической венозной недостаточности и очень редко заживает в домашних условиях без помощи квалифицированного сосудистого хирурга.
Гипертоническая язва Марторелла или рак кожи иногда напоминают венозную язву, однако имеют другие причины.
Диабетическая язва стопы чаще развивается на фоне нарушения артериального кровообращения на большом пальце или пятке, что отличает ее от венозных язв в области лодыжки. У всех пациентов обязательна проверяется уровень глюкозы в крови.
Основная причина возникновения трофических язв это нарушение трофики кожных покровов вследствие ухудшения венозного кровообращения. Медикаментозное лечение не в состоянии повлиять на застой венозной крови, а микробная флора, обитающая в открытой ране увеличивает зону воспаления кожи. Методы лечения основаны на знаниях флебологов о причинах развития этой тяжелой патологии. Эти методы развивались веками и прошли от примитивных способов местного лечения с помощью различных трав, промывания ран, припарок и компрессов, до современных раневых покрытий, которые заживляют раны и оказывают антисептическое действие.
Трофические нарушения прекрасно заживают после восстановления оттока крови. При варикозном расширении вен достаточно ликвидировать патологические венозные сбросы по стволам больших подкожных вен и перфорантов с помощью лазера. При посттромботической болезни необходимо восстановить отток по глубоким венам, народные средства тут не помогут.
Почему лечение трофических язв является большой проблемой в России?
В нашей стране разделение сосудистой и гнойной хирургии до сих пор является большой проблемой для лечения пациентов с гнойными осложнениями сосудистых заболеваний. В отделениях сосудистой хирургии таких больных не госпитализируют, потому что считают их заразными для других пациентов. Условием вмешательства на венах в этих отделениях является заживление трофических нарушений, однако язва не может зажить без компенсации венозного оттока.
Формируется патологический порочный круг, не позволяющий вылечить пациента. Выходом из подобной ситуации раньше являлось использование консервативного лечения в виде различных специальных повязок (цинк-желатиновых), которые сдавливали варикозные вены и способствовали постепенному заживлению кожного дефекта. После этого выполнялась плановая операция по поводу варикозной болезни. Заживление было мучительным и очень долгим. Многие хирурги до сих пор считают недопустимым выполнять операцию при варикозе на фоне кожных изменений из за риска гнойных осложнений. Однако сейчас все изменилось. В нашей клинике используются такие методы лечения, которые позволяют без проблем выполнять коррекцию венозного кровотока не опасаясь развития инфекционных проблем.
Причины венозных трофических язв
Варикозная болезнь является основным фактором риска трофической язвы. Ей страдают около 40% взрослого населения. Образование язвы при варикозной болезни происходит в самой запущенной стадии заболевания, обычно, в возрасте старше 50 лет. Трофические язвы при варикозной болезни достаточно хорошо поддаются флебологическому лечению. Устранение патологических сбросов приводит к быстрому заживлению трофической язвы.
Посттромботическая болезнь – патология глубоких вен, развивающаяся после глубоких венозных тромбозов. Тромб со временем рассасывается, но нередко остается нарушение проходимости глубоких вен и развитие вторичного варикозного расширения, образуются язвы на голени. При посттромботической болезни лечить трофические язвы значительно сложнее. Для успеха требуется восстановление проходимости глубоких вен и устранение вторичного варикозного расширения.
Врожденные заболевания глубоких вен – к ним относится болезнь Клиппеля-Треноне, при которой происходит недоразвитие глубоких вен подколенной области, за счет этого развивается венозная гипертензия, приводящая к появлению венозных трофических язв. Лечение этой патологии сложное, но с развитием реконструктивной хирургии вен результаты лечения стали достаточно оптимистичными.
Как развивается венозная трофическая язва?
Нарушение оттока крови при болезнях вен приводит к ухудшению питания тканей ног, блокируются лимфатические сосуды, развиваются отеки, бывает рожистое воспаление. Такое состояние называется хронической венозной недостаточностью. Нога начинает отекать, вначале отеки стопы исчезают при возвышенном положении, но затем становятся постоянными. Ткани ноги в нижней ее трети из-за постоянных отеков становятся плотными, изменяют свой цвет. В основе развития язв лежит застой крови в нижних конечностях. В ногах формируется венозное “болото”, где кровь практически не двигается. Кожа принимает темно-коричневый цвет и воспаляется. Даже малейшая случайная царапина не заживает, а начинает увеличиваться, превращаясь в хроническую рану, распространяющуюся на окружающие ткани. Иногда, при развитии анаэробной инфекции язва может осложниться газовой гангреной.
Осложнения трофических язв
- Венозная экзема
Длительное течение венозной трофической язвы, неизбежно приводит к развитию варикозной экземы. Этому способствует применение разнообразных мазей, кремов, гелей. Кожа, в которой имеются застойные явления, крайне чувствительна к любым местным воздействиям и аллергенам. Иногда экзема возникает на фоне компрессионного бандажа, затрудняющего отток отделяемого с язвы.
- Поражение суставов и костей
Нарушения микроциркуляции в области язв вызывают распространение процесса вглубь, вовлечение в него подкожной клетчатки, икроножных мышц, сухожилий, и частью даже костей. Со временем эти изменения приводят к нарушению подвижности и артрозу голеностопного сустава. венозных
- Злокачественное перерождение
В трофической язве может со временем развиться злокачественное перерождение (рак кожи), которое встречается в 1,6 – 3,5% случаев. Признаками перерождения являются увеличение дефекта в размерах, усиление болей и жжения в месте язвенной поверхности, появление приподнятости ее краев в виде вала, увеличение количества отделяемого с гнилостным запахом. Своевременное лечение трофической язвы является действенным средством профилактики злокачественных опухолей кожи.
Преимущества лечения в клинике
Диагностика
Основой диагностики трофической язвы является установление ее причины, фазы раневого процесса, глубины поражения тканей, микробной обсемененности трофической язвы. Точное знание ответов на эти вопросы позволяет назначить правильное лечение, обеспечивающее максимально быстрое заживление.
Консультация флеболога
Проводится для выявления венозной патологии, способствующей венозному застою и образованию трофических язв. При осмотре флеболог оценивает состояние венозной гемодинамики – наличие варикозной болезни, варикозных узлов и рефлюкс крови по основным подкожным венозным стволам. Обязательно измеряется объем пораженной конечности и сравнение ее со здоровой.
 Ультразвуковое дуплексное сканирование вен и артерий
Ультразвуковое дуплексное сканирование вен и артерийОсновной метод оценки кровообращения в пораженной конечности и выяснения причин трофической язвы. При варикозных язвах можно определить рефлюкс по поверхностным или глубоким венам, наличие сбросов через короткие перфорантные вены, расположенные над трофической язвы. У пожилых пациентов выявление таких перфорантов позволяет заживить трофическую язву простым введением склерозирующего препарата. Под ультразвуковым контролем проводится все лечение варикозных вен и патологических сбросов.
Консультация реконструктивно-пластического хирурга
При больших трофических язвах может потребоваться ее пластическое закрытие, так как после нормализации венозного оттока процесс заживления может затянуться или быть неэффективным. Хирург оценивает локализацию и размеры язвенного дефекта, наличие отделяемого, глубину трофической язвы, фазы раневого процесса. Эта информация необходима для принятия решения об использовании различных вариантов кожной пластики.
 Контрастная рентгеновская флебография
Контрастная рентгеновская флебографияФлебография – метод основанный на рентеновском исследовании вен. Технология флебографии заключается в введении контрастного вещества в вену и записи его распространения по венозной системе. Флебография позволяет оценить проходимость глубоких вен, наличие патологических венозных сбросов. В нашей клинике флебография используется для оценки проблем в глубоких венах, венозных клапанов. Как правило, флебографию мы назначаем при трофических язвах на фоне посттромботической болезни.
Подробнее о методах диагностики
Лечение
В нашей клинике применяются все современные технологии коррекции оттока и лечения трофических дефектов. Наши флебологи имеют возможность использовать инновационные лазерные технологии, методы эндоваскулярной и реконструктивной пластической хирургии. Главным преимуществом Инновационного сосудистого центра является научный подход и приоритет в использовании эффективных медицинских технологий. Огромный опыт накоплен врачами нашего центра в лечении венозных трофических язв на ногах. Многие сотни пациентов за время нашей работы навсегда избавились от трофической язвы. И основа этому – устранение патологического застоя, очищение ран и пересадка кожи.
 Лазерное лечение трофической язвы на ноге при варикозе
Лазерное лечение трофической язвы на ноге при варикозеУстранение патологического сброса крови- основа лечения венозных трофических язв при варикозной болезни. Эта задача решается ликвидацией патологически расширенных варикозных вен с помощью лазерного лечения, пенной склеротерапии или флебэктомии. Все эти методы ликвидируют нарушения венозного оттока и застой связанный с варикозной болезнью, что способствуют быстрому заживлению трофических язв. К преимуществам данной технологии является ее малоинвазивность. Не нужны никакие разрезы. Операция проходит амбулаторно, под местной анестезией. Под воздействием лазерного излучения расширенная варикозная вена спадается и рубцуется. Патологический обратный сброс (рефлюкс) по этой вене прекращается. Успех зависит от опыта флеболога в определении причин хронической венозной недостаточности. На начальной стадии патологического процесса лазерная коррекция приводит к быстрому клиническому эффекту. Венозные трофические язвы заживают обычно через 2-3 недели после вмешательства под эластической компрессией, даже если их лечить с помощью повязки с раствором обычного бетадина.
Склеротерапия при трофической язве
Другим безоперационным методом лечения варикозных трофических язв является пенная склеротерапия. С помощью нескольких процедур склеротерапии возможно ликвидировать локальный патологический рефлюкс сброс и устранить застой крови в ногах при любой стадии развития трофической язвы. Склеротерапию следует использовать у пожилых пациентов с обширными трофическими изменениями на фоне варикозной болезни. Пенная склеротерапия позволяет заживить кожные поражения у большинства пациентов с варикозной венозной недостаточностью. Важным требованием после склеротерапии является применение специального компрессионного трикотажа, который предупреждает появление рецидивов.

Улучшение проходимости глубоких вен
Лечение трофических язв голени при варикозе, а особенно после тромбоза глубоких вен требует коррекции венозного оттока. Последствия венозных тромбозов (закупорки вен, нарушенная проходимость, поражение венозных клапанов) нередко приводят к развитию хронических гнойных ран нижних конечностей. В нашей клинике используются сложные методы коррекции такой патологии, такие как стентирование глубоких вен, пластика венозных клапанов и шунтирование. В большинстве случаев, наши методы приводят к компенсации оттока и быстрому заживлению трофических язв. На фотографии показана операция стентирования левой подвздошной вены при язвенной форме посттромботической болезни. После восстановления просвета можно отметить исчезновение варикозно-расширенных подкожных перетоков. Методы терапии осложнений хронической венозной недостаточности предполагают использование препаратов венотоников типа детралекса, эскузана. Они малоэффективны, но иногда не позволяют быстро прогрессировать симптомам венозной патологии.
Очищение венозных трофических язв нижних конечностей
Посттромботические язвы образуют обширную раневую поверхность и обычно располагаются в нижней трети голени. В области пораженного участка кожи обычно развивается гиперпигментация и дерматиты, требующие местного лечения. Одно оно не способно вылечить гнойную рану, но в комплексе с методами коррекции оттока оказывается весьма эффективным.
Трофическая язва это гнойно-деструктивный процесс. Добиться заживления язвы голени можно только переведя раневой процесс из стадии прогрессирования в стадию грануляции. Очищение гнойной раны проводится с помощью различных мазей и ферментных средств (химотрипсин, протеокс). Достаточно эффективным, но не эстетичным является использование личинок мух. Трофические язвы на ногах начинают заживать, когда появляются грануляции в мягких тканях. Они постепенно закрываются даже без дополнительных хирургических вмешательств.
Ваккумная терапия
Современным методом, позволяющим ускорить этот процесс является вакуумная терапия (vac) специальными устройствами. Смысл заключается в постоянном отсасывании раневого отделяемого из закрытой полости. Применение вакуума способствует быстрому очищению и заживлению ран. В нашей клинике этот метод используется в рутинной практике и способствует ускорению заживления в 3-4 раза, по сравнению с теми, кто лечился на мазях.
Для подавления инфекции по назначению лечащего врача используются специальные антибиотики широкого спектра действия. Для ускорения развития грануляций при сахарном диабете применяются такие препараты, как эбермин, солкосерил, актовегин. Важное значение придается общей терапии – коррекции гемоглобина, назначению витаминов и минералов на весь период очищения и заживления гнойной раны. Эти общие средства способствуют укреплению общего иммунитета и белкового баланса. Питание пациентов должно быть сбалансированным и калорийным. Желательно употреблять в пищу больше фруктов и овощей, растительных белков. Лечение на данном этапе должно включать регулярные физические упражнения.

Кожная пластика расщепленным лоскутом
Обширные трофические язвы голени площадью более 10 см² заживают очень медленно. Осложнение заболевания в виде пенетрации язвы в костные структуры ставит под большое сомнение успешное лечение без применения сложных пластических методов. Кожная пластика выполняется после всех этапов очищения трофической язвы. В нашей клинике часто используется метод ускоренной подготовки к оперативному вмешательству – shave-терапия, когда гнойная рана обрабатывается (бреется) хирургическим методом, а затем сразу выполняется кожная пластика расщепленным лоскутом. При создании хороших условий кровообращения такая технология позволяет быстро заживить трофические язвы.
Язвы на ногах
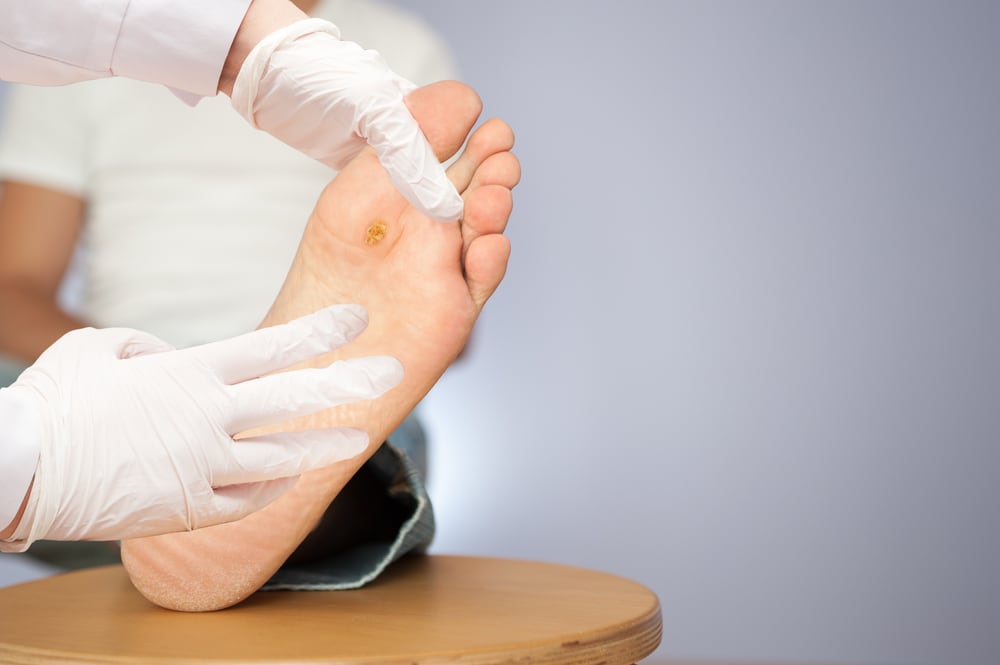
При нарушении кровотока, местной иннервации возникает такое заболевание как язвы на пальцах ног. При возникновении симптомов, необходимо обратиться к специалисту. Это заболевание может возникать быстро, но не проходит в течение несколько лет. Бывают периоды обострения. Поэтому лечение трофических язв на ногах является обязательным.
Введение
В основном язвенные проявления возникают на нижних конечностях. Но бывают случаи, когда язвочки появляются на разных участках тела, слизистой. Некоторые люди путают такие проявления с ранами. Чтобы отличить их, следует рассмотреть такие особенности, чтобы понять, что делать впоследствии для их удаления:
- болезнь имеет рецидивирующий характер, не проходит долго;
- не происходит заживления тканей, наблюдается их потеря;
- после заживления образует глубокий рубец.
Важно определить заболевание на ранней стадии, чтобы своевременно провести лечение, создать оптимальные условия для заживления.
Причины

Когда возникают язвы на ногах, причины этому могут быть разные. Чаще всего это спутники других заболеваний:
- застаревшая стадия варикоза вен;
- отморожение конечностей или возникновение ожогов;
- сахарный диабет;
- облучение радиацией;
- болезни кровотоков;
- отравление химическими веществами;
- возникновение пролежней из-за долгого нахождения в одном положении;
- болезни спинного мозга;
- заболевания кожи, аллергия.
Такие возбудители приводят к осложнениям, появлению других болезней, в том числе и язвенных проявлений.
Симптомы
Образование язвенных нарывов не происходит случайно. Могут появиться оттеки, которые будут сопровождаться зудом и свербежом. Кожа становится тонкой, синеватой по оттенку. Может появиться пигментация на этом участке.
Еще бывают такие симптомы:
- появление озноба, судороги ночью нижних конечностей;
- при застое в лимфах, начинают проявляться на коже небольшие капли жидкости;
- при отслаивании эпидермиса, будет образовываться язва, имеющая уплотненные края;
- возникает сильная боль при прикосновении к месту язвенного проявления;
- когда в язве, которая кровоточит, заселяются бактерии, происходит возникновение гноя.
Такие проявления возникают постепенно, приводя к обострению болезни.
Нижние конечности чаще всего становятся очагом возникновения язвенных проявлений. Это происходит по той причине, что замедляется кровоток в сосудах. Когда ткани неполноценно питаются, образуется лимфатическое проявление, и гнойный налет на язвах.
Такой вид заболевания и является трофической язвой. Если пациент болен сахарным диабетом, тогда язвенные проявления будут образовываться на пятке и стопе.
В большинстве случаев болезнь происходит по причине варикозного расширения вен. Когда происходит повреждение кожи, даже не сильно большое, это приводит к возникновению язв.
Если язвы появляются на голени, тогда это означает, что происходят большие изменения в венозных сосудах. Область расширяется, происходит ухудшение кровотока. При этом пациент чувствует большую боль.
Если размеры язвенных проявлений обширные, тогда это сигнализирует о плохом кровоснабжении. При этом такой процесс уже является затянутым, происходят обострения. Когда язвы имеют большие габариты, не следует пытаться лечиться самостоятельно, нужно быстро обратиться к врачу.
На начальной стадии, когда язва кровоточит, может происходить инфекция, вызванная распространением бактерий, грибка. Начинается гнойное образование, появляется неприятный запах. Когда процесс затягивается, тогда гной проникает в глубокие слои, они сильно воспаляются, появляется высокая боль. Происходит распространение на игры, голеностопный сустав. Когда случай запущен, тогда возникает сепсис обостренной формы.
Стоит понять, что трофические язвы бывают разных видов:
- Венозные. Они могут встречаться у пациентов разного возраста, возникать из-за варикоза.
- Артериальные. Этот вид язв чаще всего возникает у людей пожилого возраста. Он может выражаться нагноением в зоне артериальных стенок.
Каждый вид болезни имеет свою диагностику и лечение. Не стоит пренебрегать первыми признаками, которые возникают. Это может сигнализировать о воспалительном процессе, который будет переходить в возникновение язвенных нарывов.
Диагностика
При обращении к специалисту в случае, когда появляются трофические язвы на ногах, он проведет диагностику. Благодаря исследованиям можно в точности выявить степень распространения инфекции, ее поражения тканей на глубоком или поверхностном уровне. Именно поэтому диагностические меры будут необходимыми, производятся перед назначением лечения.
К ним относится следующее:
- Сдача анализа крови на сахар. Нужно в точности определить уровень сахара, что особенно важно, если пациент болеет сахарным диабетом.
- Реакция Вассермана. Это анализ на выявление антител, проведение серологического исследования.
- Цитологический анализ. В этом случае будет исследоваться наличие новообразований. Анализ носит обзор состояния клеток, их повреждения
- Бактериологическое исследование. Важно определить уровень инфицирования.
При наличии язвы врач будет исследовать полученные результаты анализов. При необходимости он назначит прохождение УЗИ сосудов нижних конечностей, рентгеновский обзор при помощи контрастного вещества (ангиография). Также может назначаться спиральная КП, ИТ и реовазография. Все это необходимо для точного определения степени распространения болезни.
Часто пациент проходит диагностику не у одного специалиста. Он может быть направлен к хирургу-флебологу. Такой специалист имеет нужную специализацию по определению вида и степени заболевания сосудов ног. Врач проведет консультацию, при необходимости также может назначить несколько анализов.
Лечение

Часто лечение язвы на ногах назначается после получения результатов исследований и анализов. Может применяться местное или медикаментозное лечение, эластическая компрессия. Также доказали свою эффективность физиотерапия и выведение специальным путем токсинов из тканей, приводящих к их распаду. В некоторых случаях будет необходимым хирургическое вмешательство если имеются к этому показания.
Когда перед врачом возникает вопрос, чем лечить язвы на ногах, он будет руководствоваться состоянием язвы.
Иногда врач может назначить лечение в домашних условиях. Это возможно, при своевременном обращении к специалисту, когда болезнь не была в прогрессивной стадии с обострениями. Врач назначит медикаменты к приему и режим лечения. Важно постоянно посещать лечащего врача, делать вовремя перевязки.
Если причиной возникновения язвенных проявлений не является венозные отклонения, тогда может быть назначенной лазеротерапия.
В этом случае на начальной стадии будет использовать компактный аппарат, имеющий в своем действии лазер. Он вводится в вену, помогает разжижать кровь. Это снизит риск образования тромбов, улучшится кровоток, особенно в тех участках, которые являются проблемными.
Лазер может также снизить болевые ощущения. Язва станет меньшей по размеру. Такой вид лечения как лазеротерапия может совмещаться с консервативным методом. Это поможет избежать хирургического вмешательства, провести лечение на начальной стадии эффективно.
Терапия с применением лазера будет проводить несколькими курсами. Их может быть около 15 сеансов. Такой вид обновления тканей не имеет много противопоказаний, не оказывает негативного воздействия на кожу. Язва будет уменьшаться с каждой процедурой.
Также будет действенным такой метод лечения, который относится к радикальным – ЭВЛК. Это применение лазерной коагуляции. Такая методика уже применяется много лет, доказала свою эффективность. При таком способе удаления язвы, происходит высокое воздействие на вену, на которой имеется образование. Пациенты не будут помещаться в стационар, ведут привычный образ жизни.
При лечении язвенных проявлений лазером, можно оценить такие преимущества:
- Невысокая травматичность. Не будет делаться дополнительных разрезаний тканей, воздействие будет небольшим.
- Не требуется долгого лечения перед процедурой. Воздействие лазером поможет избежать операции и долгого консервативного лечения.
- Высокая эффективность. Рубцевание происходит быстро.
- Малый травматизм кожных тканей. Не будет образовывать грубых рубцов. В этом случае лазерное воздействие не нарушит сильно целостность кожи, заживление быстрое и эффективное.
Часто врач может назначить лечение язвы при помощи мази, медикаментов.
Часто возникает вопрос необходимости диетического питания во время болезни и лечения. Во время возникновения язвы, нужно на время исключить продукты, содержащие большой уровень специй и соли. В питание стоит включить компоненты, содержащие витамины и питательные вещества. Это относится к таким овощам как морковка, капуста и томаты. Стоит также включить в рацион морепродукты, подсолнечное масло, сыр, молочные продукты и фрукты.
Питание должно быть не обильным, лучше разделить его на частые приемы пищи маленькими порциями. Это предотвратить появление высокого уровня сахара в крови. Не нужно полностью менять свой рацион питания, но его корректировка требуется обязательно.
Профилактика

Health & Fitness Food in lunch boxes. Set meal for the whole day.
Когда образуются язвы при варикозе постоянно, тогда это означает о серьезных нарушениях в организме. Рекомендуется пройти обследование, проконсультироваться со специалистом. Важно не забывать о профилактических мерах. Они помогут избежать возникновения язв, рецидивов.
Важно пересмотреть свой образ жизни:
- Применять небольшие физические нагрузки. Это относится к ходьбе, езде на велосипеде, пилатесу, пр. Такие упражнения помогут нормализовать кровоток, уменьшить возможность образования язвенных проявлений.
- Использование компрессионного трикотажа. Специальное белье будет необходимым для лечения варикоза.
- Отменить посещение бань и саун. Распаривание ног может привести к расширению вен.
- Пересмотреть свое питание. Рекомендуется отказаться от сладостей, мучных продуктов. Включить в свой рацион – фрукты, овощи. Также можно побольше есть продукты. Содержащие белок и углеводы.
Когда происходит заживление трофических язв на ногах, в это время не стоит оказывать воздействие на зону, которая была пораженной. Поэтому стоит на время отказаться от лазерных эпиляций, шугаринга. Они могут оказать негативное воздействие на раздраженную кожу.
Важно применять необходимые профилактические меры, которые назначает врач. Он следил за протеканием заболевания и его лечением. Сможет в точной определить причины возникновения язв. Именно поэтому важно лечить заболевания, которые приводят к образованию трофических язвенных проявлений. Обследование стоит проводить не менее двух раз в год.
Профилактика включает несколько простых мер, что значительно снижает риск повторного возникновения болезни. Кроме занятий спортом, правильным уходом за кожей, нужно постараться отказаться от плохих привычек, таких как злоупотребление спиртными напитками и курение.
Многие специалисты рекомендуют применять компрессионные чулки. Это специальная разработка, которая способна оказывать лучшее воздействие для кровотока. Компрессионный трикотаж плотно облегает голень, но на верхних участках давление становится меньшим. Это помогает правильно распределить кровообращение. После заживления рубцов, стоит одевать чулки постоянно. Такие виды трикотажа подбирается по индивидуальным параметрам и особенностям.
Сброс избыточного веса помогает предотвратить возникновение трофических язв. В этом случае будет необходимым придерживаться диеты, выбирать такие физические нагрузки, которые помогают нормализовать вес. Также стоит постараться решить те проблемы, которые привели к сильным нагрузкам на ноги. Поэтому введение в стиль жизни небольших пеших прогулок – будет полезным. Это поможет улучшить настроение, нормализовать кровоток, устранить проявление варикоза. Это поможет впоследствии не обращаться за медицинской помощью.
-
-
-
-