Содержимое статьи
Сальмонеллез – симптомы и лечение
«Руки прачки» – характерный симптом холеры. Фото: PHIL CDC
Холера – симптомы и лечение
Что такое холера? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
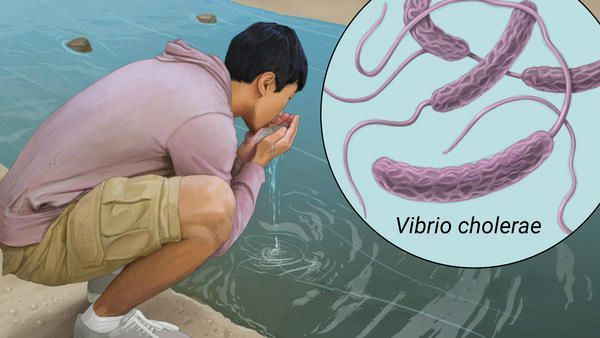
Холера — это острое инфекционное диарейное заболевание, которое представляет особую опасность для людей. Оно вызывается бактериями Vibrio cholerae. Проникая через рот, бактерии поражают слизистую оболочку кишечника, нарушая работу пищеварительного тракта. При отсутствии адекватного лечения болезнь может в короткие сроки привести к обезвоживанию, появлению судорожного синдрома и смерти [8] .
Этиология
Таксономия возбудителя холеры:
- домен — бактерии;
- тип — протеобактерии;
- класс — гамма-бактерии;
- порядок — Vibrionales;
- семейство — Vibrionaceae;
- род — Vibrio (вибрионы);
- вид — Vibrio cholerae (холерный вибрион).
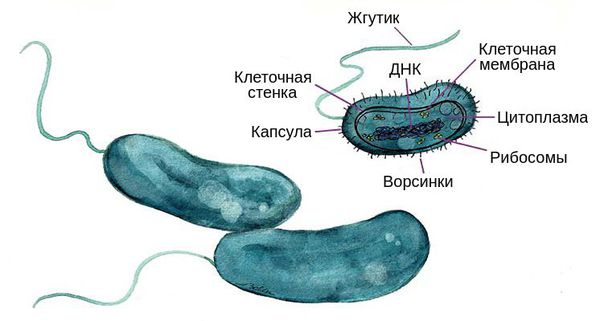
Разновидностей Vibrio cholerae множество, однако вызвать вспышки холеры способны только две серогруппы — О1 и О139. У каждой из них есть свои биотипы:
- Vibrio cholera О1 classica — классический биотип;
- Vibrio cholera О1 El Tor — преобладает в настоящее время;
- Vibrio cholera О139 Bengal — известен с 1992 года, стал причиной крупной эпидемии холеры в Бангладеш, Индии и других соседних странах.
Возбудители холеры являются короткими изогнутыми грамотрицательными бактериями. По своей форме они напоминают запятые. Их размер достигает 0,4-0,6 мкм в ширину и 1,5-3 мкм в длину .
Бактерии подвижны, не образуют спор и капсул. При посеве материала их колонии голубоватого цвета напоминают стаю рыб. Они являются факультативными анаэробами, так как способны получать энергию и в условиях кислорода, и без него. Неплохо растут на щелочных питательных средах.
Холерные вибрионы имеют видоспецифический антиген А и типоспецифический антиген О. Они содержат в себе генетическую информацию бактерий и вызывают иммунный ответ организма.
К факторам патогенности холерных вибрионов относят:
- жгутики — делают бактерии подвижными;
- фермент муциназа — разжижает слизистый барьер кишечника, облегчая доступ к поверхности его эпителия;
- фермент нейраминидаза — способствует выработке токсинов.
Возбудитель холеры выделяет два вида токсинов :
- эндотоксин липополисахарид — существенной роли в развитии болезни холеры не играет, но потенциально может спровоцировать иммунный ответ;
- экзотоксин холероген — оказывает токсическое действие только на слизистую оболочку кишечника, вызывая массивный выброс электролитов и жидкости из её клеток, приводя к диарее и обезвоживанию.
Бактерии очень чувствительны к кислотам и спирту. В фекалиях при достаточной влажности и отсутствии солнечного света они живут до 150 дней, в выгребных ямах — свыше 100 дней, в почве — до 60 дней, на фруктах и в сливочном масле — до 30 дней. Достаточно хорошо выживают в условиях низких температур и заморозки. При кипячении погибают мгновенно, при температуре 56 °С — за 30 минут. Их уничтожению способствуют большинство антибиотиков (в основном тетрациклины и фторхинолоны) [1] [2] [5] [6] .
Эпидемиология
Источник инфекции — только человек (больной и носитель). В первую неделю болезни он является наиболее заразным.
Основные очаги холеры находятся в Африке, Юго-Восточной Азии и Гаити, но небольшие вспышки и одиночные случаи заболевания регистрируются по всему миру. Среднее ежегодное количество случаев болезни — около 5 млн человек, умерших — около 130 тысяч [11] .
Механизм передачи — фекально-оральный (водный, пищевой и контактно-бытовой путь). Основной способ передачи — водный. Вторым по значимости является пищевой путь: через мясо, морепродукты, молоко, овощи и фрукты, не подвергшиеся адекватной термической обработке.
Человек, находясь в одном помещении с другими людьми, напрямую не может их заразить. Опасны только выделения больного (кал и рвотные массы), если они попадают в рот здорового человека.
К группе повышенного риска развития болезни относятся люди с первой группой крови, хроническими заболеваниями ЖКТ и других органов, отсутствием или сниженным количеством соляной кислоты в желудке (ахлоргидрией или гипохлоргидрией).
Холера распространяется намного легче, чем другие острые кишечные инфекции: она раньше приводит к массивному выделению возбудителя холеры с испражнениями и рвотными массами, которые при этом не имеют неприятного запаха и окраски.
Попадая в водоёмы (в т. ч. в прибрежные воды морей), вибрионы холеры могут длительно сохраняться и даже размножаться. Этому способствует тёплая, стоячая, немного солоноватая вода. Также размножение и концентрация возбудителя возможна в зоопланктоне. В целом холера является проблемой регионов, где отсутствует адекватное обеззараживание и очистка питьевой воды и не соблюдаются правила гигиены.

Восприимчивость к болезни высокая. Сезонность чаще летне-осенняя. В городах заболеваемость выше, чем в селе. Чаще болеют мужчины.
Иммунитет стойкий, но он не защищает организм от заражения другими видами холерных вибрионов. Летальность в современном мире — 1-3 % [1] [3] [5] [8] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы холеры
Инкубационный период холеры длится от нескольких часов до пяти суток. В среднем он составляет 1-3 дня.
Начинается болезнь всегда остро, внезапно. Основное, на что обязательно нужно обращать внимание — это нормальная температура тела и отсутствие болей в животе : вначале возникает только диарея (как правило, ночью или утром), рвота присоединяется позднее.
Жалобы больных почти всегда связаны с дегидратацией , т. е. потерей и недостатком жидкости в организме. Их беспокоит жажда, сухость во рту, осиплость голоса, ухудшение аппетита, тошнота, рвота (иногда фонтаном), вялость, слабость, адинамия, обильный водянистый стул. При этом болевых ощущений нет — только урчание и неприятные ощущения в области пупка. Язык сухой, покрыт налётом цвета мела. Кожа и слизистые покровы бледные, сухие, упругость и эластичность кожи снижена. Уменьшается количество выделяемой мочи (олигурия), появляются судороги мышц.
По своему виду рвота напоминает мутновато-белую воду, запах отсутствует. Частота рвоты и объём рвотных масс увеличиваются. Сами позывы не сопровождаются напряжением и тошнотой.
Стул вначале заболевания калового характера, затем приобретает типичный вид “рисовой воды”. Он становится полупрозрачным, мутновато-белым с плавающими сероватыми хлопьями. Запах отсутствует. Интервалы между актами дефекации уменьшаются, а объём отделяемого, наоборот, увеличивается, вплоть до литра за один раз.
По мере развития болезни черты лица больного заостряются, глаза западают, вокруг них появляются тёмные круги, взгляд становится немигающим, кожа приобретает пепельный оттенок, губы, уши и нос синеют. При прощупывании (пальпации) живота слышен плеск и переливание жидкости. Сам живот при этом втянут. Пульс нитевидный, артериальное давление снижено.
Если больному не оказывается помощь, то заболевание переходит в терминальную (последнюю) стадию: температура тела снижается до 34-35 °С, нарастает одышка, дыхание становится патологическим (нездоровым), из-за тонических судорог наблюдается “поза борца”, моча не выделяется, резко уменьшается объём циркулирующей крови, приводя к гиповолемическому шоку, возникает сопор (глубокое угнетение сознания). Мышечная сила желудка и кишечника снижается: рвота сменяется икотой, диарея прекращается, наблюдается т. н. “зияющий анус” — при надавливании на живот жидкость свободно истекает наружу. Сопор сменяется комой, и затем наступает смерть.
Холера у беременных
Болезнь, как правило, протекает в тяжёлой форме, может приводить к самопроизвольному прерыванию беременности, особенно в третьем триместре.
Холера у маленьких детей
Дети младше 3 лет очень плохо переносят обезвоживание, поэтому при холере у них быстро развиваются грубые поражения нервной системы — генерализованные судороги, резкая заторможенность и кома. На этом фоне температура тела часто повышается до 37,1-38,0 °С или становится ещё выше. Такой симптом может затруднить постановку правильного диагноза.

Если лечение холеры проводится своевременно и в полном объёме, то тяжёлое течение болезни и летальный исход, как правило, удаётся предотвратить [1] [2] [3] [7] .
Патогенез холеры
Входные ворота инфекции — пищеварительный тракт. При попадании в желудок холерные вибрионы частично гибнут. У человека с высокой кислотностью желудочного сока могут погибнуть все бактерии, благодаря чему он не заболевает. При нормальной иммунной системе заражающая доза составляет не менее 10 млн микробных тел.
После преодоления желудочного барьера бактерии достигают тонкой кишки. С помощью фимбрий (ворсинок) они прикрепляются к эпителию кишечника, не проникая в него, начинают активно размножаться и выделять экзотоксин. Данный токсин вызывает массивное выделение воды и электролитов (натрия, калия, хлора) внутрь кишечника, сравнимое с потопом. Толстый кишечник не успевает всасывать всю жидкость обратно, в результате его тонус нарушается — начинается обильный понос водой с электролитами и рвота.
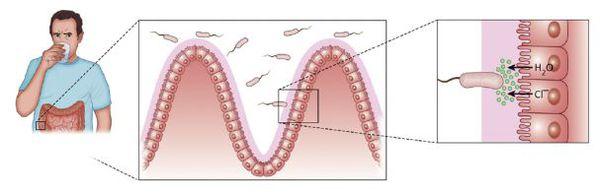
Из-за развивающегося обезвоживания объём циркулирующей крови снижается, её консистенция сгущается. Чтобы компенсировать возникшие изменения, жидкость из межклеточного пространства перемещается в сосудистое русло. Это ведёт к гиповолемии (дальнейшему уменьшению объёма крови), нарушению кровообращения, дегидратационному шоку, острой почечной недостаточности и ацидозу (повышению уровня кислотности). Нарастает мышечная слабость, снижается тонус кишечника, нарушается работа сердечной мышцы, снижается выработка энергии. Низкая температура вместе с накопленной молочной кислотой приводят к судорогам. Если не остановить процесс и не восполнить объёмы утраченной жидкости и электролитов — наступает сосудистый коллапс (резкое падение артериального давления) и отказ работы внутренних органов, из-за чего пациент умирает [1] [4] [5] [6] .
Классификация и стадии развития холеры
По типу клинической картины :
- Типичная (желудочно-кишечная).
- Атипичная (может возникнуть на фоне беременности, иммунодефицита, алкоголизма , профилактического приёма антибиотиков, противохолерной вакцинации, дистрофии и других состояний):
- молниеносная — характерно быстрое, бурное начало с очень частой дефекацией и рвотой, дегидратационный шок наступает в первые 3 часа от дебюта болезни;
- “сухая” — характерно бурное начало, до развития диареи возникает выраженный токсикоз и кома;
- стёртая — начинается постепенно, частота дефекации достигает 1-3 раза в сутки, стул кашицеобразный, возникает лёгкая слабость, диагноз устанавливают лишь лабораторно, а при эпидемии — на основании истории болезни (анамнеза);
- бессимптомная — признаки холеры отсутствуют, постановка диагноза возможна лишь после лабораторного обследования;
- вибрионосительство — может быть реконвалесцентным (у выздоравливающих), транзиторным (у здоровых людей в очаге заражения, когда организм успешно справляется с инфекцией на ранних стадиях развития болезни; длится меньше трёх месяцев) и хроническим (когда патоген присутствует в организме более трёх месяцев).
По степени тяжести (степени обезвоживания):
- лёгкая — происходит скопление токсинов, слабость и вялость минимальны, рвота и диарея возникают до 5 раз в сутки и сохраняются до 3 дней, видимой дегидратации (потери жидкости) и осложнений нет, длительность болезни не более 5 дней;
- среднетяжёлая — наблюдается умеренная интоксикация, диарея и рвота возникают до 15 раз в сутки и сохраняются не менее 3 дней, дегидратация 1-2 степени, возможны осложнения, длительность болезни не менее 5-7 дней;
- тяжёлая (развивается в среднем у 10 % всех заболевших) — интоксикация становится выраженной, диарея и рвота возникают до 20 раз в сутки и сохраняются более 3 дней, дегидратация 2-3 степени, развиваются осложнения, длительность болезни более недели;
- крайне тяжёлая — характерно внезапное начало, неукротимая рвота и диарея в течение первых 12 часов от начала симптоматики приводят к дегидратационному шоку.
Тяжесть холеры определяется по трём критериям:
- степени поражения пищеварительного тракта;
- выраженности дегидратации;
- наличию осложнений.
Степень обезвоживания
По длительности :
- острая — протекает не более 1 месяца;
- затяжная — протекает не более 3 месяцев;
- хроническая — протекает дольше, чем 3 месяца.
По Международной классификации болезни (МКБ-10) :
- холера, вызванная классическим биотипом холерного вибриона (код A00.0);
- холера, вызванная холерным вибрионом биотипа El Tor (код A00.1);
- холера неуточнённая (код A00.9) [1][2][5][10] .
Осложнения холеры
- острая почечная недостаточность — нарастает слабость, количество отделяемой мочи уменьшается вплоть до анурии (её полного отсутствия), возникает тахикардия , артериальная гипотония , тошнота;
- сердечно-сосудистая недостаточность ( кардиомиопатии ) — нарушается ритм сердца, снижается артериальное давление, появляется кашель, нарастает слабость;
- холерный алгид (комплекс симптомов, развивающийся при 4 степени обезвоживания) — черты лица заостряются, артериальное давление резко падает, температура тела опускается ниже 34,5 °С, кожа становится землисто-синюшной, холодной и липкой, легко собирается в складки, которые не расправляются, возникают длительные судороги, нарушение сознания плавно переходит в шок и, без оказания помощи, в смерть;
- вторичные бактериальные осложнения (сепсис, пневмония, абсцесс и др.) [1][2][7][9] .
Диагностика холеры
Для диагностики холеры необходимы:
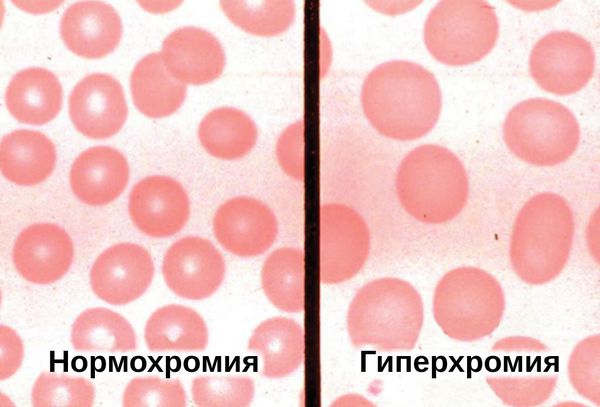
- клинический анализ крови — увеличивается количество эритроцитов и лейкоцитов, умеренно повышается число нейтрофилов, снижается уровень моноцитов, СОЭ в норме или чуть выше нормы, наблюдается гиперхромия (интенсивное окрашивание эритроцитов);
- общий анализ мочи — в исследуемом материале обнаруживается белок и патологические цилиндры;
- биохимический анализ крови — снижается уровень калия и хлора, в качестве компенсации повышается уровень натрия;
- копрограмма (анализ кала) — отмечается нарушение переваривания и всасывания;
- бактериологические посевы испражнений, рвотных масс и воды на различные среды (щелочной агар, 1 % пептонную воду с телуритом калия, среду Monsur, Cary – Blair и др.) — р ост бактерий наблюдается через 18-48 часов, при подозрении исследова ние проводят трёхкратно;

- реакция непрямой гемагглютинации крови (РНГА) с холерным эритроцитарным диагностикумом — позволяет выявить антитела сыворотки крови, информативна с 5-го дня болезни, на наличие холеры указывает диагностический титр 1:160 и выше;
- полимеразная цепная реакция (ПЦР) материала от больного — обнаруживает ДНК холерного вибриона. Для исследования может также использоваться вода или продукты, которые предположительно явились фактором передачи инфекции;
- экспресс-тесты с моноклональными антителами — позволяют выявить возбудителя болезни в течение 5 минут [1][2][4][5] .
Дифференциальная диагностика
Холеру следует дифференцировать со следующими заболеваниями:
- другие острые кишечные инфекции ( дизентерия , брюшной тиф , сальмонеллёз , ротавирусная инфекция ) — отличаются повышением температуры тела, ознобом, болью в животе, различным цветом и консистенцией стула, неприятным запахом испражнений и болезненной дефекацией (не всегда), дегидратация развивается редко;
- отравления веществами — имеется связь с употреблением конкретного химического вещества, отсутствуют признаки обезвоживания, часто наблюдаются расстройства психики и сознания, увеличивается или уменьшается объём выделяемой слюны, возникает острое нарушение работы органов; — имеется связь с употреблением консервированных продуктов, особенно домашнего производства, отсутствуют признаки обезвоживания, нарушается зрение и дыхание.
Лечение холеры
Лечение холеры осуществляется в инфекционном отделении больницы или отделении реанимации и интенсивной терапии для инфекционных больных. Режим постельный, пациент должен находиться в боксе.
Основные задачи терапии :
- восстановить объём циркулирующей крови и электролитный состав тканей, чтобы поддержать жизнь пациента;
- воздействовать на возбудителя, чтобы сократить сроки болезни (антибиотикотерапия) .
Восстановление утраченной жидкости
На первом этапе обязательна первичная регидратация — восполнение утраченной воды и солей. Далее проводится компенсаторная регидратация — коррекция продолжающейся потери воды и электролитов. Жидкость необходимо восполнять после каждого эпизода дефекации. Общий объём поступающей жидкости должен в 1,5 раза превышать объём теряющейся.
Если пациент может самостоятельного принимать жидкость, то ему назначают растворы с электролитами для питья ( регидрон , оралит, раствор Филипса). В остальных случаях в зависимости от степени поражения солевые растворы вводят внутривенно ( трисоль , квартасоль, дисоль , лактасоль и др.).
Антибактериальные препараты
На фоне продолжающейся регидратационной терапии показано этиотропное лечение — приём антибиотиков тетрациклиновой или фторхинолоновой группы совместно с замещающими препаратами (например энтеролом ).
В качестве средств, направленных на борьбу с возбудителем болезни, возможно назначение препаратов калия и натрия. Также появились сведения о пользе препаратов цинка, которые достоверно снижают объём выделяемых каловых масс и уменьшают продолжительность диареи [12] .
При холере противопоказаны с ердечные гликозиды и прессорные амины, недопустимо введение заменителей крови, коллоидных растворов и отдельное введение глюкозы и 0,9 % хлорида натрия. Коллоидные растворы только усугубят дефицит жидкости в сосудах и вызовут коллапс, а глюкоза и хлорид натрия, введённые без солевых растворов, не восполнят потерю электролитов, без которых простое вливание воды бессмысленно.
Диета при холере
Для максимального химического и физического щажения кишечника, а также для предупреждения бродильных процессов больному показана диета № 4 по Певзнеру : вся пища должна быть протёртой или приготовленной на пару, исключается употребление сладкого, мучного, грубой клетчатки, острого, копчёного, жирного и специй. Приём пищи осуществляется 5-6 раз в день, порции должны быть небольшими.
В фазе выздоровления нелишними будут средства, которые нормализуют кишечную микрофлору (пре- и пробиотики).
Вибрионосителям , как и больным холерой, назначается курс антибиотиков для устранения возбудителя.
Выписка больных происходит после нормализации общего состояния, исчезновения признаков обезвоживания, трёхкратного отрицательного результата бактериального посева через двое суток после окончания антибиотикотерапии и однократного отрицательного результата посева желчи. У людей, чья работа связана с пищевыми продук тами и питьевой водой (пищевиков, работников водоканализационного хозяйства), для выписки должно быть не менее 5-ти отрицательных результатов посева.
Диспансеризация переболевших осуществляется на протяжении года: в течение месяца осмотр проводится раз в 10 дней, в течение первых 6 месяцев — раз в месяц, в течение оставшихся шести месяцев — раз в 3 месяца [1] [3] [6] [10] .
Прогноз. Профилактика
При лёгкой и среднетяжёлой форме холеры прогноз относительно благоприятный, при тяжёлой и крайне тяжёлой форме в отсутствии адекватного лечения прогноз серьёзен, часто наступает смерть.
Профилактика холеры
Мероприятия по профилактике возникновения и распространения холеры включают:
- санитарно-эпидемиологический надзор за состоянием и работой объектов водоснабжения, пищевой промышленности и объектов общественного питания;
- при возникновении очага болезни — немедленная изоляция больного, выявление источника заражения, проведение заключительной дезинфекции, обследование людей, контактировавших с больным, и лечение носителей заболевания.
По эпидемиологическим показаниям, при угрозе распространения инфекции и заражения людей проводится вакцинация холерной вакциной , также возможен приём антибиотиков в профилактических целях. Сейчас существует три вида вакцин:
- WC/rBS (Dukoral) — содержит убитые целые клетки холерных вибрионов;
- CVD 103-Hg-R — содержит живые ослабленные генетически модифицированные холерные вибрионы;
- Vaxchora (не зарегистрирована в РФ) — ослабленная живая вакцина.
Риск заражения холерой очень легко снизить до минимального, если соблюдать ряд простых правил , находясь в регионах, где часто встречается заболевание (особенно актуально для путешественников):
Сальмонеллез – симптомы и лечение
Что такое сальмонеллез? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Сальмонеллёз — это острое инфекционное заболевание желудочно-кишечного тракта с возможностью дальнейшей генерализации процесса (распространением заболевания по всему организму). Причина развития сальмонеллёза — различные серотипы бактерий рода Salmonella. К клиническим характеристикам сальмонеллёза относят синдром общей инфекционной интоксикации, синдром поражения желудочно-кишечного тракта (гастрит, энтерит), синдром обезвоживания, гепатолиенальный синдром (увелечение печени и/или селезёнки) и иногда синдром экзантемы (высыпания).
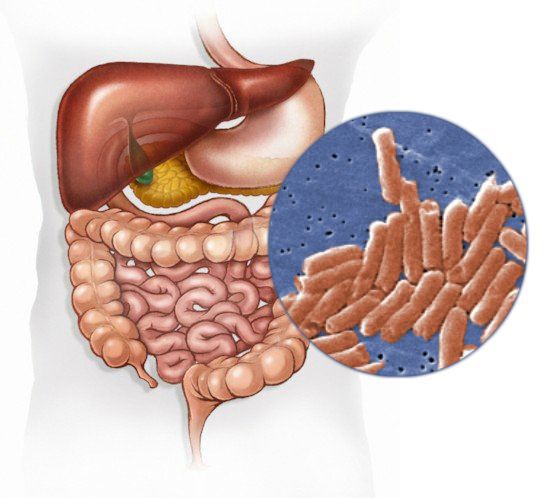
Возбудитель
семейство — кишечные бактерии (Enterobacteriaceae)
род — Сальмонелла (Salmonella)
Существует 7 подвидов (более 2500 сероваров). Наиболее актуальные серовары: typhimurium, enteritidis, panama, london.
Представлены следующей антигенной структурой:
- О-антиген (соматический, термостабильный);
- H-антиген (жгутиковый, термолабильный);
- К-антиген (поверхностный, капсульный);
- Vi-антиген (антиген вирулентности — степень способности штамма вызвать заболевание; является компонентом О антигена);
- М-антиген (слизистый).
К факторам патогенности (механизмам приспособления бактерий) относятся:
- холероподобный энтротоксин — интенсивная секреция жидкости в просвет кишки;
- эндотоксин (липополисахарид) — общее проявление интоксикации;
- инвазия — заражение.
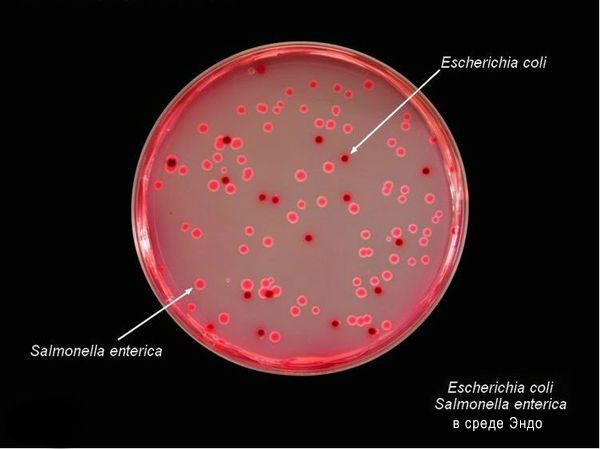
Тинкториальные свойства: разлагают глюкозу и маннит, образовывая кислоту и газ, продуцируют сероводород. Грамм-отрицательные палочки подвижны, спор и капсул не образуют. Растут на обычных питательных средах, образуя прозрачные колонии, на мясо-пептонном агаре с образованием колоний голубоватого цвета, на среде Эндо образуют прозрачные розовые колонии, на среде Плоскирева — бесцветные мутные, на висмут-сульфитном агаре — чёрные с металлическим блеском.
Высокоустойчивы во внешней среде (без агрессивных воздействий), активно размножаются в мясе и молоке (до 20 суток), в воде сохраняют жизнесособность до 5 мес., в почве — до 9 мес., в комнатной пыли — до 6 мес., в колбасе — до 1 мес., в яйцах — до 3 мес., в фекалиях сохраняются до 4 лет. При 56 °C погибают через 3 минуты, при кипячении мгновенно. Сальмонеллы, которые находятся в куске мяса массой 400 гр и толщиной до 9 см, погибают при его варке за 3,5 часа. Соление и копчение оставляет сальмонелл в живых. Воздействие кислот и хлорсодержащих дезинфицирующих средств вызывает их гибель. В последнее десятилетие появились штаммы сальмонелл, устойчивые ко многим антимикробным препаратам. [2] [5]
Эпидемиология
Зооантропоноз, распространённый повсеместно.
Источники инфекции: домашние животные (сами не болеют), птицы, человек (больной и носитель).
Резервуары инфекции и причина эпидемических вспышек сальмонеллеза: грызуны, дикие птицы, тараканы, улитки, лягушки, змеи.
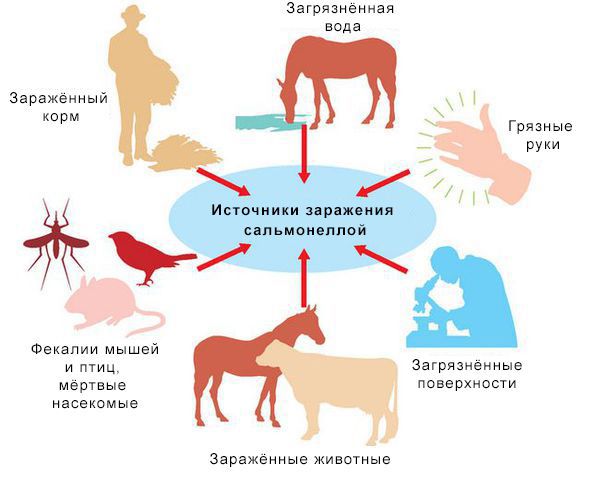
Механизм передачи: фекально-оральный (пути — алиментарный, т. е. через органы ЖКТ, водный, контактно-бытовой). В основном источниками заражения являются птицы, яйца и молочные продукты. Инфицирующая доза 10*5-10*8 микробных тел.
Факторы риска
- детский возраст до 5 лет;
- возраст до 12 месяцев, особенно высока вероятность заболеть без грудного вскармливания;
- иммунодефицит (в основном у младенцев и лиц старше 65 лет, а так же у пациентов с ВИЧ в стадии СПИДа, принимающих иммунодепрессивные препараты);
- регулярный приём препаратов, снижающих кислотность желудка;
- употребление сырого и недостаточно термически обработанного мяса, молочных продуктов и яиц;
- частый контакт с животными с несоблюдением правил гигиены;
- посещение стран с низким уровнем жизни.
В России в 2016 г. заболеваемость была – 26 на 100 тыс. населения, у детей в до 14 лет – 71 на 100 тыс. Для сравнения в США среднегодовая заболеваемость — 15 на 100 тыс. (1,35 миллиона заболеваний, 26 500 госпитализаций и 420 смертей ежегодно). Иммунитет строго типоспецифичен (возможно многократное инфицирование различными штаммами) и непродолжителен [2] [6] [9] [10] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы сальмонеллеза
Инкубационный период — от 6 часов (при алиментарном заражении) до 3 суток. При внутрибрюшном заражении (искусственно) — до 8 дней.
Начало заболевания острое (т. е. развитие основных синдромов происходит в первые сутки заболевания).
Ботулизм – симптомы и лечение
Что такое ботулизм? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Ботулизм — острое инфекционное заболевание, вызываемое токсином Clostridium botulini, который поражает нервную систему организма, нарушая нервно-мышечную передачу. Клинические признаки ботулизма — синдром общей инфекционной интоксикации, поражение ЖКТ (гастрит, энтерит), неврологические синдромы. При отсутствии адекватного лечения может привести к смерти.
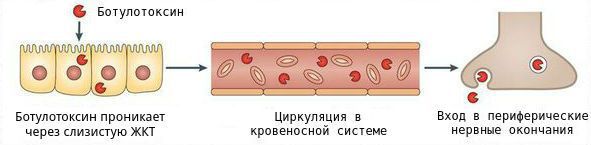
Причина ботулизма — попадание в организм человека ботулотоксина, бактерии Clostridium botulini или спор этого микроорганизма. Развиваются в продуктах питания (консервы с грибами, колбасы, бобовые), размозжённых тканях, ранах наркозависимых.
Этиология
- царство — бактерии;
- род — Clostridium;
- семейство — Bacillaceae;
- возбудитель — Clostridium botulinum (ботулотоксин).
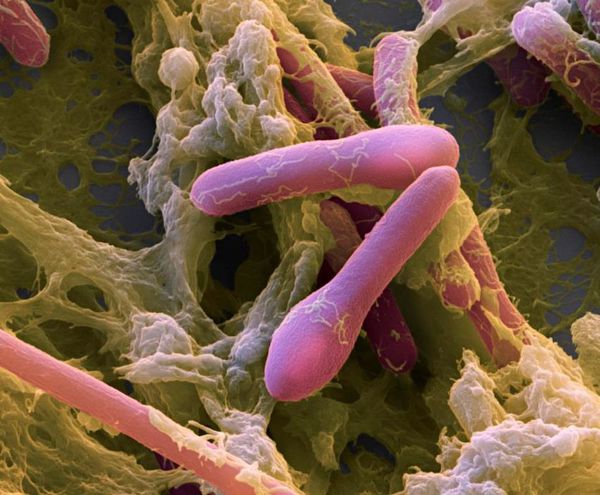
Возбудитель выявлен в 1895 году. В природе бактерия представляет собой грамположительную палочку, которая имеет вид ракетки для тенниса, в теле человека возбудитель грамотрицательный. Clostridium botulini — анаэроб, т. е. развивается только при отсутствии кислорода. Бактерия подвижна — является перитрихом (жгутиковой бактерией).
Вегетативные (активные) формы микроба малоустойчивы в окружающей природной среде. Капсулы нет, формирует споры и выделяет сильнодействующий экзотоксин — ботулотоксин. Он является ферментом белковой природы, достаточно устойчив к факторам окружающей среды. Сохраняется в консервах в течение ряда лет, его токсичность резко повышается под влиянием трипсина в желудке. Может вырабатывать газ, его наличие в закрытых консервных банках можно определить по бомбажу (вздутию).
Все серотипы возбудителей ботулизма выделяют токсин — наиболее сильный из многообразия ядов природного происхождения (всего 1-го мкг ботулинического токсина достаточно для получения 100 миллионов смертельных доз для белой мыши). Типы ботулотоксина: А, B, E, F (патогенные для человека). Из подопытных животных более восприимчивы морские свинки, кролики и белые мыши. При введении данным животным ботулотоксина появляется мышечная слабость, одышка, слабость конечностей. Смерть наступает в течение 1-3 дней.
Под влиянием щелочей при повышенной температуре быстро снижает активность, при кипячении погибает за несколько минут. Хлорсодержащие вещества и марганцовка приводят к его гибели лишь через 20 минут. Солнечный свет и высушивание практически не влияют на него. Вкус пищи не изменяет.
Для возбудителя ботулизма характерно гнёздное расположение, т. е. в одной банке консервов могут быть заражённые и незаражённые места, поэтому не все, употребляющие одну пищу, могут заразиться. При неблагоприятных условиях образуются споры, которые более устойчивы к различным воздействиям: при кипячении погибают только через пять часов. Иногда возможно формирование “дремлющих” спор, прорастающих через шесть месяцев. Они образуются при недостаточном прогревании [1] [2] [3]
Эпидемиология
Ботулизм — зооантропонозное заболевание, т. е. заразиться может как человек, так и животное. Clostridium botulinum являются распространённым микроорганизмом природной среды. Источник инфекции и основной накопительный фактор — различные дикие и одомашненные животные, представители пернатых и рыбы, а также трупы. При попадании в землю бактерии длительно сохраняются в виде спор, загрязняя воду, фрукты и многое другое. От человека к человеку болезнь не передаётся. Иммунитет к заболеванию не развивается [1] [2] .
Механизмы передачи
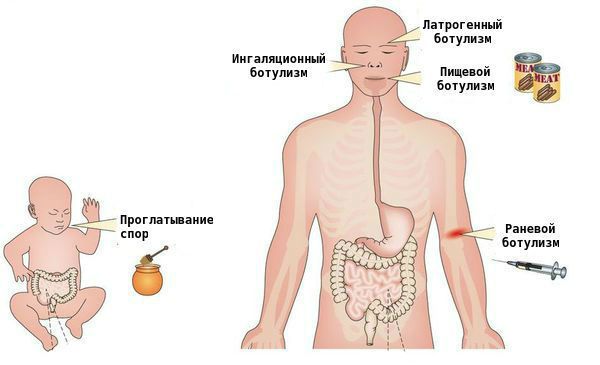
Пищевой ботулизм
Болезнь появляется только при употреблении продуктов, в которых были благоприятные условия для развития и роста вегетативных форм и образования токсина: отсутствие кислорода и термической обработки. Чаще всего это закатанные консервы, особенно если они неправильно приготовлены дома, мясные и рыбные блюда. Первые симптомы пищевого ботулизма — сильная утомляемость, слабость и головокружение, за которыми обычно следуют ухудшение зрения, сухость во рту, а также затруднённые глотание и речь. Также наблюдается диарея, рвота, запор и вздутие живота. По мере развития болезни может появляться слабость в руках и шее.
Ботокс
Бактерия Clostridium botulinum используется для производства ботокса — фармацевтического препарата, применяемого для инъекций в клинических и косметических целях. Ботокс производят из очищенного и сильно разбавленного ботулинического нейротоксина типа А. Зачастую процедуры хорошо переносятся, хотя в редких случаях при неправильном введении препарата и превышении дозировки наблюдаются побочные реакции [5] [7] . Возможные побочные эффекты:
- проблемы с дыханием, глотанием и речью;
- мышечная слабость;
- ухудшение зрения;
- охриплость, изменение или потеря голоса;
- проблемы с произношением слов;
- потеря контроля над мочеиспусканием.
Эти симптомы могут появиться через несколько часов, дней или недель после инъекции ботокса. При их появлении следует немедленно обратиться за медицинской помощью [6] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы ботулизма
Инкубационный период — до 36 часов при заражении через рот, до 14 суток при раневом ботулизме.
Клинические проявления
Начало внезапное. Характерны синдромы:
- общей инфекционной интоксикации: головная боль, общая слабость, тошнота и др.;
- поражения желудочно-кишечного тракта: гастрит, редко энтерит, снижение силы мышц;
- неврологических нарушений: псевдобульбарный — лицо и глотка, офтальмоплегический — нарушения зрения, псевдоспинальный — периферические парезы (снижение силы мышц) и параличи.
Что происходит в организме человека
Первые признаки ботулизма у человека — симптомы кишечного расстройства (гастроэнтерит) и интоксикация: возникают диффузные головные боли, слабость, адинамия, боли в животе (преимущественно в проекции желудка), тошнотворное состояние, повторная рвота, иногда повышается температура тела. Стул до 5 раз в сутки, жидкий, без явных патологических примесей. К концу первых суток симптомы кишечного расстройства прекращаются и на первый план выходят неврологические расстройства.
Основной период заболевания характеризуется парезом (снижением двигательной силы) глазных мышц и нарушением зрения. Человек видит туман, сетку, мелькание “мушек” перед глазами. Из-за того, что расслабляется ресничная мышца, контуры объектов расплываются, двоится в глазах (диплопия), расширяются зрачки (мидриаз), реакция на свет значительно снижается.
Нарастает чувство сухости во рту, голос становится гнусавым, появляются нарушения глотания (дисфагия), в горле чувствуется “комок”. Больной попёрхивается сначала грубой и твёрдой пищей, затем и жидкой, жидкое питание и вода изливаются через нос. Нарастает и прогрессирует слабость мышц, дыхание становиться поверхностным, ощущается сжимание грудной клетки (как будто “обручем”). Парезы и параличи наблюдаются только симметричные.
Объективно обращает на себя внимание прогрессирующая вялость, адинамичность, невнятная речь, маскообразное лицо, косоглазие (страбизм), неконтролируемые колебательные движения глаз (нистагм), неравномерные зрачки (анизокория), опущение верхних век (птоз), ограничение диапазона движения глазных яблок (парез взора). Высунуть язык становится сложной задачей.
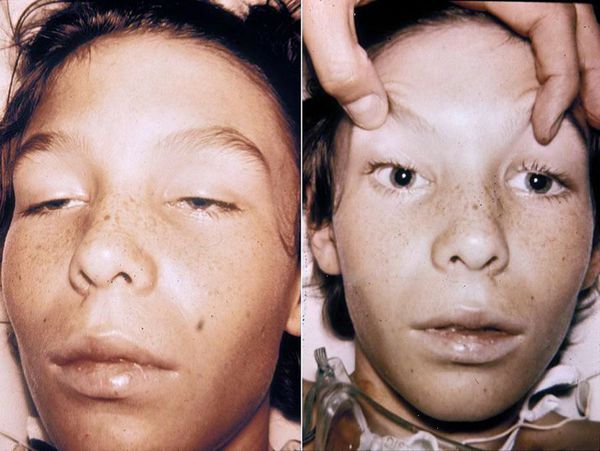
Со стороны сердечно-сосудистой системы также наблюдаются изменения: повышается частота сердечных сокращений, снижается артериальное давление, тоны сердца резко ослабевают. Дыхание становится поверхностным, шумы вдоха и выдоха ослаблены, кашля нет (может быть попёрхивание слизью). Живот вздут, перистальтические звуки резко ослаблены. Слизистая оболочка ротоглотки высохшая, ярко-красного цвета. В надгортанном пространстве накоплена тягучая вязкая слизь, голосовая щель расширена, что в совокупности с нарушением процесса отхождения мокроты приводит в асфиксии (удушью).
При благоприятном течении процесса на фоне лечения медленно улучшается слюноотделение, снижается выраженность неврологических проявлений. Глазные феномены и парезы регрессируют достаточно медленно, общий восстановительный период растягивается на несколько месяцев.
Детский ботулизм
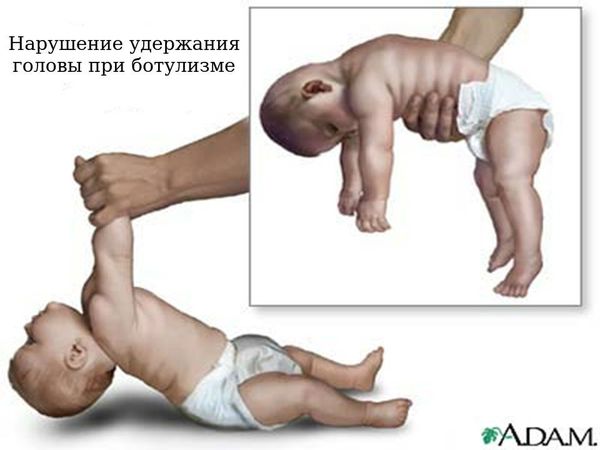
Детский ботулизм встречается преимущественно у детей до шести месяцев при проглатывании спор. Впоследствии из спор произрастают вегетативные формы бактерий, которые колонизируют неокрепший кишечник и выделяют токсин. Наиболее часто источником инфекции является мёд. Клиническая картина напоминает общую при процессе развития болезни у взрослых, включая изменение характера плача, нарушение удержания головы [1] [3] [4] .
Патогенез ботулизма
Входные ворота инфекции — слизистая выстилка желудочно-кишечного тракта (ЖКТ) и повреждённые кожные покровы.
Главенствующая роль в патогенезе принадлежит ботулотоксину. При алиментарном заражении (через пищу) ботулотоксин совместно с активной формой бактерии попадает в организм человека. Ботулотоксин активно всасывается сначала через слизистую оболочку полости рта, затем через слизистую ЖКТ. После его поступления из желудка и тонкой кишки он проникает в лимфатическую и кровеносную систему и далее с током лимфы и крови попадает во все органы и ткани.
Ботулотоксин обладает способностью крепко объединяться с рецепторами нервных клеток, блокируя освобождение ацетилхолина (нейромедиатора нервной системы) в щель синапса (места соединения с нейроном). Из-за этого нарушается нервно-мышечная передача в холинергических нервных волокнах, в результате чего возникают парезы и параличи [9] .
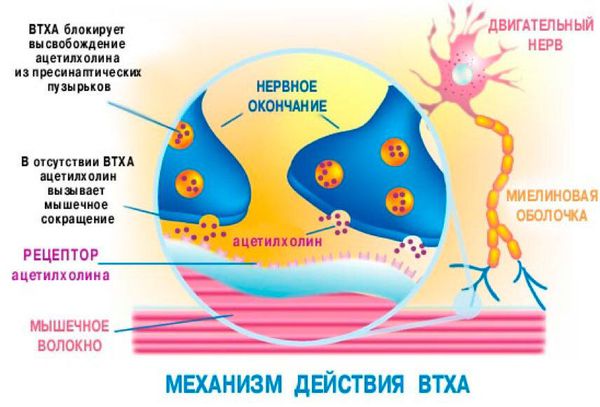
Угнетается иннервация мышц глазодвигательного аппарата, ротоглотки и гортани, блокируется работа дыхательных мышц, находящихся в состоянии постоянной активности. Далее механизм развития можно представить короткой схемой: парезы и параличи межрёберных мышц и диафрагмы → вентиляционная дыхательная недостаточность → гипоксия (нехватка кислорода) → респираторный алкалоз.
Нарушение вентиляции усугубляет парез мышц глотки и гортани, накопление вязкой слизи в над- и подсвязочном пространстве, аспирация (вдыхание) рвотных масс, пищи и воды. Влияние ботулотоксина обратимо, так как органы при этом не повреждаются, поэтому со временем (при устранении токсина) двигательная активность полностью восстанавливается.
Из-за функционального нарушения вегетативной иннервации пищеварительные железы выделяют недостаточно слюны и желудочного сока, развивается выраженный парез желудочно-кишечной системы, на фоне сниженной выработки слюны воспаляется слизистая оболочка полости рта (гнойный паротит). Вегетативные (активные) формы бактерии ботулизма, поступившие в организм человека с едой, продолжают вырабатывать токсин, и его постоянное поступление в кровь усугубляет токсический эффект.
Совместно с бактерией ботулизма в пищеварительный тракт иногда попадают другие кишечные патогены, что обуславливает симптомы гастроэнтерита в начальном периоде у некоторых больных.
Классификация и стадии развития ботулизма
По клинической картине выделяют следующие виды ботулизма:
- типичный ботулизм;
- раневой ботулизм — развивается при попадании бактерий в открытую рану;
- ботулизм в результате вдыхания — такие случаи не происходят в естественных условиях, они связаны со случайными или предумышленными событиями, которые приводят к высвобождению токсинов в аэрозолях (например, при биотерроризме);
- ботулизм наркоманов;
- ботулизм у младенцев;
- другие типы интоксикации, или неуточнённый ботулизм.
По течению ботулизм бывает:
- лёгким — расстройства аккомодации, изменения тембра голоса, пониженное слюноотделение;
- среднетяжёлым — есть симптомы, но жизнеугрожающих расстройств нет;
- тяжёлым — появление жизнеугрожающих расстройств [1][3] .
Осложнения ботулизма
- Острая вентиляционная дыхательная недостаточность — нарушение лёгочной вентиляции из-за повышения парциального давления углекислоты в артериальной крови (так называемой гиперкапнии). Для этого состояния характерны: нарастающий цианоз, частое поверхностное дыхание. Одышка и психомоторное возбуждение не наблюдаются.
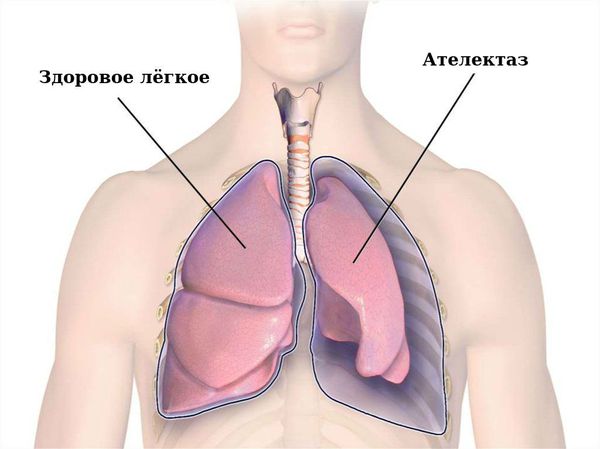
- Ателектаз — спадение доли лёгкого или его части из-за нарушения вентиляции.
- Аспирационная пневмония — воспаление лёгких, которое развивается при попадании в лёгкие различных веществ в большом объёме, чаще всего рвотных масс.
- Гнойный паротит — гнойное воспаление околоушной слюнной железы.
- Ботулинический миозит — воспаление мышц, при котором пациент чувствует боли в мышцах (чаще икроножных) на 2-3 неделе заболевания.
- Сывороточная болезнь — аллергическая реакция, вызванная повышенной чувствительностью организма к чужеродному белку, который поступает в организм с противоботулинической сывороткой. — воспаление в миокарде (мышечной ткани сердца).
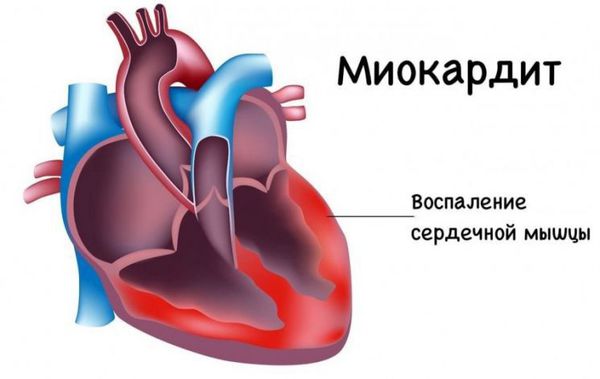
-
— инфекционное заболевание, которое развивается в ответ на постоянное или периодическое поступление в кровь различных микроорганизмов и их токсинов [1][2] .
Диагностика ботулизма
Для диагностики ботулизма выполняются следующие исследования:
- Анализ газового состава крови, т. е. определение процентного содержания кислорода и углекислого газа, а также исследование pH крови. Для выполнения анализа берут артериальную кровь.
- Обнаружение ботулотоксина в сыворотке крови больного с помощью реакции нейтрализации антитоксическими сыворотками путём биопробы на белых мышах.
- Бактериальный посев содержимого желудка, рвотных масс, испражнений, раневого отделяемого, продуктов на анаэробные питательные среды (Китта-Тароцци, бульон Хоттингера, казеиново-грибную).
- Серологические реакции — реакция непрямой гемагглютинации (РНГА). Исследование позволяет обнаружить антитела в сыворотке крови.
- Общий анализ мочи и клинический анализ крови неинформативны (изменения только при осложнениях) [1][3] .
Признаки, позволяющие исключить ботулизм:
- развитие менингеального синдрома (раздражение оболочек мозга);
- патологические изменения спинномозговой жидкости при люмбальной пункции;
- центральные спастические параличи;
- любые нарушения чувствительности;
- явная болевая симптоматика;
- развитие судорожного синдрома;
- любые нарушения сознания;
- психические отклонения;
- синдром общей инфекционной интоксикации при развёрнутой картине неврологических расстройств.
Дифференциальный диагноз:
-
(болезнь Эрба — Гольдфлама) — нервно-мышечное заболевание, характеризующееся мышечной слабостью и патологической утомляемостью. Отличить от ботулизма помогает отсутствие пищевого анамнеза и положительная проба с прозерином (антихолинэстеразный препарат).
- Полиомиелит — острая вирусная болезнь человека, которая характеризуется поражением серого вещества спинного мозга и мозгового ствола. Протекает с развитием вялых парезов и параличей конечностей и туловища и наличием препаралитического периода.
- Отравление атропином. Отличить от ботулизма помогает соответствующий анамнез, психомоторное возбуждение, галлюцинации, гиперемия кожи, сердцебиение, аритмия.
- Дифтерийные полиневриты поражение множества нервных клеток при дифтерии. Отличают по анамнезу и характерной картине заболевания.
- Пищевая токсикоинфекция. Характерен выраженный синдром общей инфекционной интоксикации и гастроэнтерита [1][4] .
Лечение ботулизма
Что можно сделать до приезда скорой помощи
Всем больным уже на догоспитальном этапе следует промыть желудок, дать слабительные препараты и сорбенты, провести очистительные клизмы — это уменьшает количество возбудителя и токсина.
Специфическое лечение ботулизма
Основным мероприятием является введение специфической антитоксической противоботулинической сыворотки, которая нейтрализует ботулотоксин.
Показано назначение антибактериальной терапии для ускорения элиминации (устранения) возбудителя и нормализация кишечной микрофлоры.
Лечение проводится в инфекционном отделении больницы или в отделении реанимации и интенсивной терапии (ОРИТ). Режим палатный, постельный.
Во всех случаях заболевания ботулизмом необходимо неотложное лечение и постоянное наблюдение с готовностью к немедленной дыхательной реанимации.
Диета определяется тяжестью расстройств глотания и желудочно-кишечного тракта.
Пациентов выписывают после полного восстановления актов глотания, фонации и артикуляции и при разрешении вторичных осложнений, если они имелись. Слабость (астения) и нарушения зрения не являются показанием к задержке пациента в стационаре [1] [3] .
Прогноз. Профилактика
При своевременном лечении ботулизма, т. е. при раннем введении противоботулинической сыворотки, прогноз благоприятный. Восстановление длится несколько месяцев и заканчивается полным выздоровлением. Необратимые остаточные явления для ботулизма не характерны.
Если не проводить лечение, летальность может достигать 30-60 %. Причиной смерти при ботулизме чаще всего является дыхательная недостаточность из-за паралича дыхательной мускулатуры [8] .
Основа профилактики — соблюдение гигиены питания, контроль за соблюдением технологии приготовления пищевых продуктов (особенно консервирования) и контроль за условиями их хранения. Не следует покупать мясные и рыбные изделия у частных лиц, лучше брать эти продукты только в магазинах, желательно заводского производства [1] [4] .
Холера
Холера – это особо опасное инфекционное заболевание, которое вызывает сильную диарею и обезвоживание вплоть до гиповолемического шока и смерти. Чаще всего заражение происходит через загрязненную воду. При отсутствии лечения эта патология может привести к летальным осложнениям в течение нескольких часов даже у ранее здоровых людей. Современные методы очистки воды практически устранили холеру в промышленно развитых странах. Но эта болезнь все еще встречается в Африке и Юго-Восточной Азии. Риск эпидемии холеры наиболее высок, когда бедность, войны или стихийные бедствия вынуждают людей жить в тесноте без надлежащих санитарных условий.
Согласно статистическим данным, ежегодно в мире фиксируется около 5 млн случаев холеры, из которых около 130 тыс. заканчивается летально.
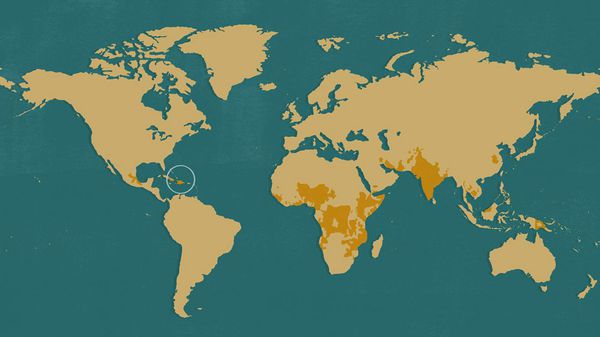
В каких странах можно заразиться холерой?
Повышенный риск инфицирования холерным вибрионом есть у людей, проживающих или пребывающих в длительной командировке в следующих странах:
- Йемен.
- Ирак.
- Иран.
- Индия.
- Нигерия.
- Уганда.
- Мексика.
- Танзания.
- Бразилия.
Симптомы холеры
Большинство людей, инфицированных холерным вибрионом, не заболевают и даже не знают, что были заражены. Но при этом они выделяют бактерии со стулом в течение 7-14 дней, из-за чего все еще могут заразить других через загрязненную воду.
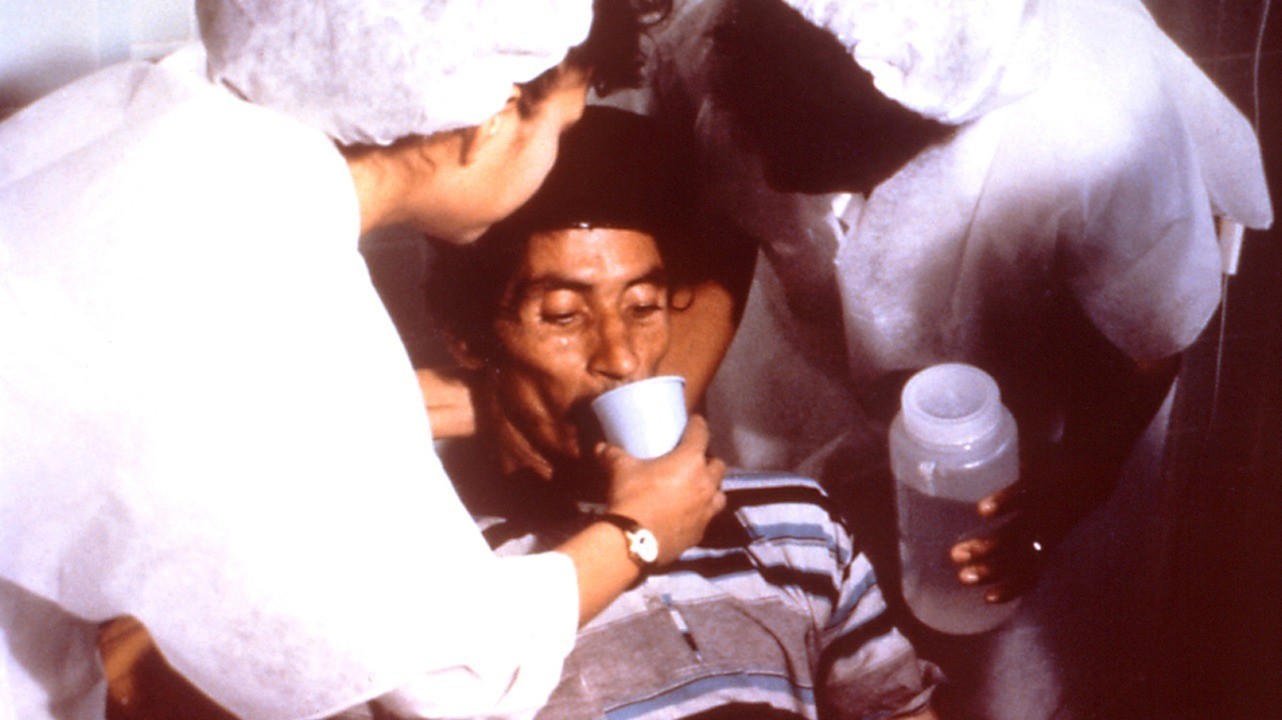
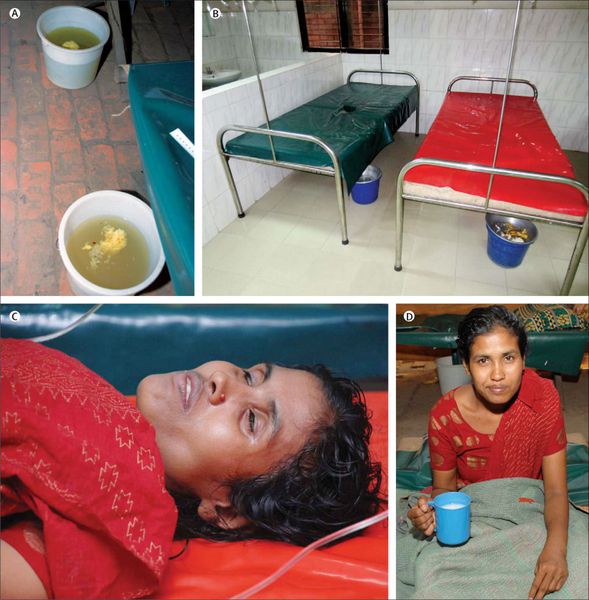
Больные холерой страдают от обезвоживания организма. Фото: PHIL CDC
Как правило, клинические проявления холеры представлены умеренной или выраженной диареей, которая мало чем отличается от расстройства стула другого происхождения. Реже развиваются более серьезные симптомы. Как правило, это происходит внезапно, спустя 1-3 дня после заражения.
Симптомами холерной инфекции могут быть:
- Выраженная диарея. Как правило, она является первым симптомом заболевания. Возникает чаще всего ночью или утром на фоне нормальной температуры тела и при отсутствии боли в животе. Изначально стул выглядит как при обычной диарее, но затем быстро приобретает специфический вид «рисового отвара» – мутно-белого, прозрачного с беловатыми включениями стула с примесями в виде хлопьев. Запаха при этом нет. Объем выделений может достигать 3 литров в сутки.
- Рвота. Присоединяется вскоре после диареи. Рвота имеет вид мутно-белой воды без запаха, иногда происходит «фонтаном». Часто возникает без предшествующего напряжения мышц брюшной стенки и тошноты, боли в животе. Сопутствующие проявления – урчание и дискомфорт в области пупка.
- Дегидратация (обезвоживание). В результате сильной потери жидкости вместе со стулом и рвотными массами развивается дегидратация. На ранних стадиях она проявляется общей слабостью и вялостью, но быстро переходит к более серьезным симптомам (табл. 1).
Сухость слизистых оболочек рта
Умеренный налет на языке белого цвета
Кожа бледная и сухая, ее упругость и эластичность снижены
Резкая общая слабость
Охриплость голоса, снижение его громкости
Судороги в икроножных мышцах
Повышенная частота сердцебиения и падение артериального давления
Синюшный окрас кожи и слизистых оболочек
Заостренные черты лица, глаза западают, кожа на руках сморщивается – «руки прачки»
Человек может говорить только шепотом
Судороги мышц по всему телу
Мочеиспускание частично или полностью прекращается
Ранее упомянутые симптомы развиваются очень быстро
Систолическое артериальное давление опускается ниже 60 мм рт. ст.
Вместо рвоты возникает икота
Снижается температура тела
Темные круги вокруг глаз
Общие тонические судороги
Развивается гиповолемический шок
Когда обратиться к врачу?
Риск вспышки холеры в промышленно-развитых странах невелик. Даже в тех регионах, где он существует, вероятность инфицирования при условии соблюдения рекомендаций по безопасности пищевых продуктов минимален. Тем не менее случаи холеры отмечаются во всем мире.
Таким образом, если после посещения региона с недавно зафиксированными случаями холеры у человека появляется тяжелая диарея, это повод немедленно обратиться к врачу².
Особенности холеры у детей
В возрасте до 3 лет характерное для холеры обезвоживание переносится значительно тяжелее. Из-за этого у детей быстрее развиваются признаки нарушения работы нервной системы в виде резкой общей заторможенности, судорог и даже утраты сознания. При этом, в отличие от взрослых, температура тела у детей при холере часто повышается до 37,5-38,0°С.
Лечение холеры
Лечение больных с холерой проводится в стационарах инфекционного отделения, в изолированном боксе. В большинстве случаев пациенты нуждаются в постельном режиме. Основу лечения составляет коррекция водно-солевого баланса и антибактериальная терапия. Длительность лечения зависит от тяжести протекания холеры и составляет 3-5 дней.
Восстановление водно-солевого баланса
Важную роль в лечении занимает восстановление водно-солевого баланса, которое необходимо начать с первых часов развития заболевания. Необходимо компенсировать потерю жидкости в организме: объем поступающей жидкости должен в 1,5 раза превышать ее потери (рвотные массы, стул).

Регидратацию и коррекцию водно-солевого баланса важно начать как можно раньше. Фото: belchonock / Depositphotos
При 1-2 степени обезвоживания используются водно-солевые растворы, которые принимаются перорально. При 3-4 степенях дегидратации больные теряют возможность пить самостоятельно, из-за чего солевые растворы вводятся внутривенно струйно на протяжении первых нескольких часов, после чего их введение продолжают внутривенно капельно.

В некоторых случаях нет возможности приобрести готовый раствор для пероральной регидратации. В качестве временной меры можно использовать приготовленный в домашних условиях аналог. Для этого нужно смешать:
- 1 литр бутилированной или кипяченой воды.
- 6 чайных ложек без горки (около 30 граммов) столового сахара.
- 1/2 чайной ложки без горки (около 2,5 граммов) поваренной соли.
Антибактериальная терапия
Для борьбы непосредственно с возбудителем заболевания назначаются антибиотики. При холере эффективными средствами считаются:
- тетрациклины: тетрациклин, доксициклин;
- фторхинолоны: ципрофлоксацин;
- макролиды: эритромицин;
- при непереносимости антибиотиков назначаются препараты из группы нитрофуранов (фуразолидон).
Историческая справка
В XIX веке холера начала распространяться по миру из своего первоначального резервуара – дельты реки Ганг в Индии. Шесть последующих пандемий забрали жизни многих миллионов людей на всех континентах планеты. Последняя (седьмая) пандемия началась в Южной Азии в 1961 году, в 1971 году достигла Африки, а в 1991 году – Америки. Сейчас холера является эндемическим заболеванием во многих странах¹.
Факторы риска
К холере восприимчивы все, за исключением младенцев, получивших иммунитет от кормящих матерей, ранее переболевших холерой. Тем не менее, определенные факторы могут сделать человека более уязвимыми для болезни или обусловить более тяжелое течение инфекции. К таковым относятся:
- Плохие санитарные условия. Антисанитария в местах проживания характерна для лагерей беженцев, бедных стран и районов, пострадавших от голода, войны или стихийных бедствий.
- Снижение или отсутствие кислоты в желудке. Бактерии холеры не могут выжить в кислой среде, а обычная желудочная кислота часто служит защитой от инфекции. Но люди с низким уровнем желудочного сока (например, дети, пожилые и люди, принимающие препараты для снижения секреции желудочного сока) лишены этой защиты.
- I (0) группа крови. Причины до конца еще не изучены, но вероятность развития холеры у людей с первой группой крови в два раза выше, чем у остальных².
Диагностика
Постановка диагноза проводится на основе сочетания данных истории болезни, клинических проявлений и результатов лабораторных исследований. При сборе анамнеза выясняются возможные пути инфицирования холерой (употребление в пищу потенциально зараженной воды или морепродуктов) и факторы риска – например, командировка в неблагополучные страны, области, районы за несколько дней до появления симптомов.
При лабораторной диагностике холеры используются следующие анализы:
- Общий анализ крови (ОАК). В нем отмечается умеренное повышение уровня эритроцитов и лейкоцитов, в том числе нейтрофилов. Также повышается насыщение эритроцитов гемоглобином, скорость оседания эритроцитов (СОЭ). При этом может падать уровень моноцитов.
- Общий анализ мочи (ОАМ). Помимо общего уменьшения объема выделяемой мочи по мере нарастания обезвоживания в ней может отмечаться повышение уровня патологических цилиндров и белка.
- Бактериологический посев. При подозрении на холеру с целью выявления возбудителя образец рвотных масс или испражнений сеется на питательную среду. Спустя 1-2 дня получают рост колоний. При подозрении на холеру исследование повторяется еще дважды.
- Экспресс-тесты с моноклональными антителами. Позволяют в течение 5 минут подтвердить факт инфицирования человека холерными вибрионами.
- Реакция непрямой гемагглютинации крови (РНГА). Дает возможность выявить наличие специфических антител в крови. Положительным результатом считается их диагностический титр 1:160. Тест информативен только с 5-го дня заболевания.
- Полимеразная цепная реакция (ПЦР). Позволяет выявить генетический материал (в данном случае – ДНК) возбудителя. Помимо выделений больного для исследования также может использоваться вода или продукты питания, которые являются потенциальным источником заражения.
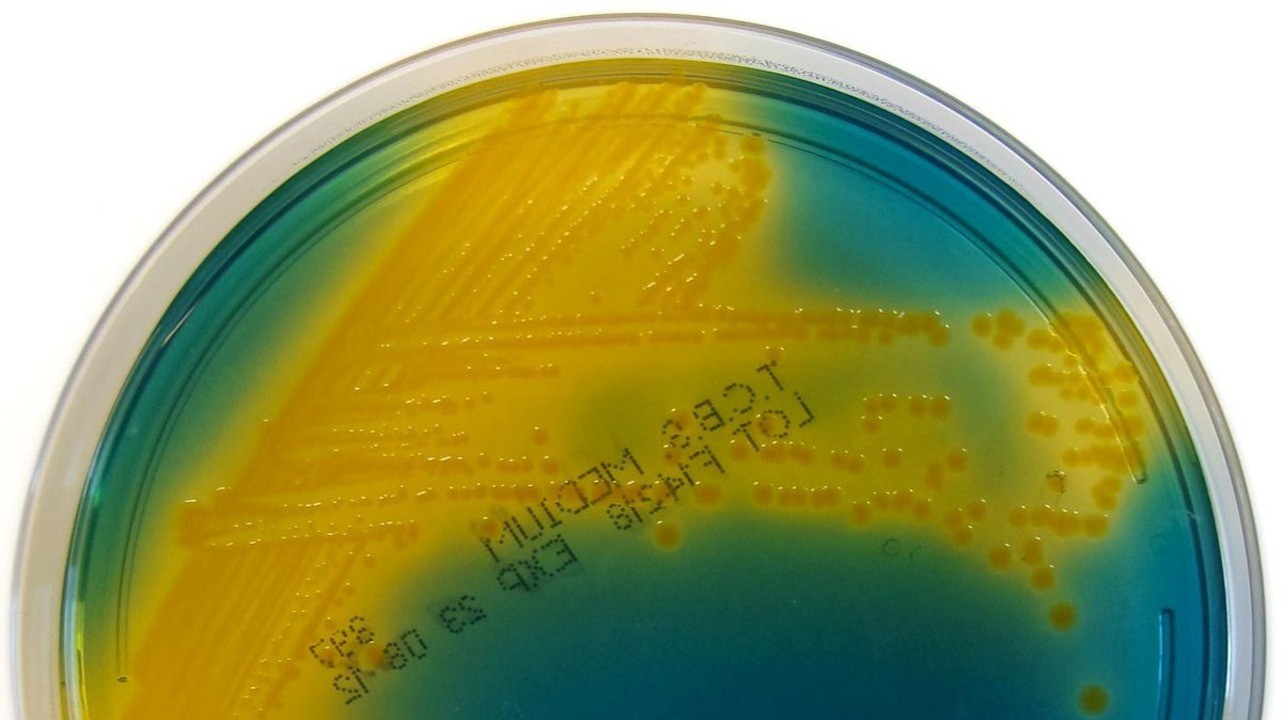
Бакпосев при холере – один из методов диагностики. Фото: Nathan Reading / Flickr (CC BY-NC-ND 2.0)
Дифференциальная диагностика холеры проводится с другими заболеваниями, которые на ранних этапах могут сопровождаться похожими симптомами. К ним относятся:
- Острые кишечные инфекции: сальмонеллез, брюшной тиф, эшерихиоз (дизентерия), ротовирусная инфекция. Они также сопровождаются диареей, рвотой. Однако в отличие от холеры при них повышается температура тела, возникают боли в животе, а обезвоживание зачастую умеренное или вовсе отсутствует.
- Отравления. Симптомы интоксикации химическими веществами напрямую зависят от конкретного реагента. Однако в большинстве случаев они также проявляются рвотой, диареей и признаками нарушения работы ЦНС. При этом дегидратация, как правило, не возникает.
- Ботулизм. Острая инфекция, которая также приводит к нарушению работы ЦНС. При этом помимо судорог скелетных мышц страдает зрение и дыхание. В отличие от холеры часто возникает запор. Причиной инфицирования чаще всего становится употребление в пищу испорченных консервов или копченостей.
Возбудитель и пути инфицирования
Возбудитель холеры – холерный вибрион (Vibrio cholerae), а именно две его серогруппы O1 и O139. Из них основными биотипами, которые вызывают вспышки заболевания, являются: О1 classica – классический биотип. О1 El Tor – преобладает в настоящее время. О139 Bengal – известен с 1992 года, причина крупной эпидемии в Бангладеш, Индии и рядом расположенных странах.
Источником инфекции является больной человек или носитель бактерии. Люди наиболее заразны в первые 7 дней с момента развития холеры – в это время они активно выделяют холерные вибрионы в окружающую среду. Насекомые и животные не являются переносчиками этой болезни.
Передача инфекции чаще всего происходит фекально-оральным способом. Инфицирование может происходить следующими путями:
- Поверхностная или колодезная вода. Загрязненные общественные колодцы – частая причина крупномасштабных вспышек холеры. Особому риску подвержены люди, живущие в тесноте в плохих санитарных условиях.
- Морепродукты. Употребление в пищу сырых или недоваренных морепродуктов, особенно моллюсков, может привести к развитию холеры.
- Сырые фрукты и овощи. Сырые неочищенные фрукты и овощи – частый источник инфекции в эндемичных регионах. Неразложившиеся удобрения или оросительная вода, содержащая неочищенные сточные воды, могут загрязнять продукты на поле.
- Зерна. В регионах, где широко распространена холера, рис и просо, загрязненные после приготовления и хранящиеся при комнатной температуре в течение нескольких часов, могут стать средой для роста бактерий холеры.

Риск развития эпидемии холеры наиболее высок в антисанитарных условиях. Фото: Olgatribe / Depositphotos
Классификация
В клинической практике используется несколько классификаций холеры. Это обусловлено различиями в симптомах заболевания и подходах к лечению в различных случаях. Также некоторые формы болезни могут иметь нехарактерное для классической холеры течение.
В зависимости от развивающихся симптомов холера делится на такие формы:
- Типичная или желудочно-кишечная. Классическая форма холеры, сопровождающаяся расстройствами ЖКТ.
- Атипичная. Включает в себя несколько подвидов, которые существенно отличаются от типичного варианта заболевания. К атипичным формам холеры относятся:
- Молниеносная. Отличается чрезвычайно быстрым развитием с ярко выраженной рвотой и диареей, из-за чего быстро формируется сильное обезвоживание, а в течение 3-4 часов возникает дегидратационный шок.
- Сухая. Характеризуется резким ухудшением общего состояния человека. Еще до появления диареи может развиться коматозное состояние.
- Стертая. Отличается сравнительно легкими симптомами: частота дефекации в сутки составляет от 1 до 3 раз, а стул не видоизменен. Общее состояние при этом зачастую удовлетворительно, диагноз устанавливается только на этапе лабораторных тестов.
- Бессимптомная. Вариант инфицирования, который протекает без каких-либо клинических проявлений. Выявляется только после лабораторной диагностики.
Отдельно принято выделять вибрионосительство. Это состояние, при котором инфицированный человек выделяет в окружающую среду холерные вибрионы, но при этом признаков заболевания у него нет. У него могут быть следующие варианты:
- Реконвалесцентное. Отмечается у людей, которые восстанавливаются после перенесенной холеры.
- Транзиторное. Характерно для людей, которые пребывают в очаге вспышки холеры. Они заражаются, но их организм успешно справляется с инфекцией. Как правило, сохраняется не более 3 месяцев.
- Хроническое. Состояние, при котором холерные вибрионы сохраняют свою активность в организме и человек продолжает выделять их в окружающую среду более 3 месяцев.
В зависимости от состояния больного, выраженности поражения желудочно-кишечного тракта и степени дегидратации выделяют следующие степени тяжести холеры³:
- Легкая. Характеризуется накоплением в организме токсинов холерных вибрионов. Дефекация повторяется 3-5 раз в сутки, общее самочувствие остается удовлетворительным. Возникают незначительные ощущения слабости, жажды, сухости во рту. Болезнь длится 1-2 дня.
- Средняя. Интоксикация организма умеренная. При этом к диарее присоединяется рвота, которая не сопровождается тошнотой. Отмечается сильная жажда и другие признаки дегидратации. Стул до 15 раз в сутки, обильный. Могут наблюдаться единичные судороги мышц. Длительность заболевания – 4–5 дней.
- Тяжелая. Выраженные последствия сильной интоксикации организма. Отмечаются резко выраженные признаки дегидратации вследствие обильного (до 1–1,5 литра за одну дефекацию) стула с частотой до 35 раз сутки. Многократная рвота фонтаном. Болезненные судороги мышц конечностей и живота. Кожа кистей и стоп становится морщинистой («рука прачки»). Лицо принимает характерный вид: заострившиеся черты, запавшие глаза, цианоз губ, ушных раковин, мочек ушей, носа.
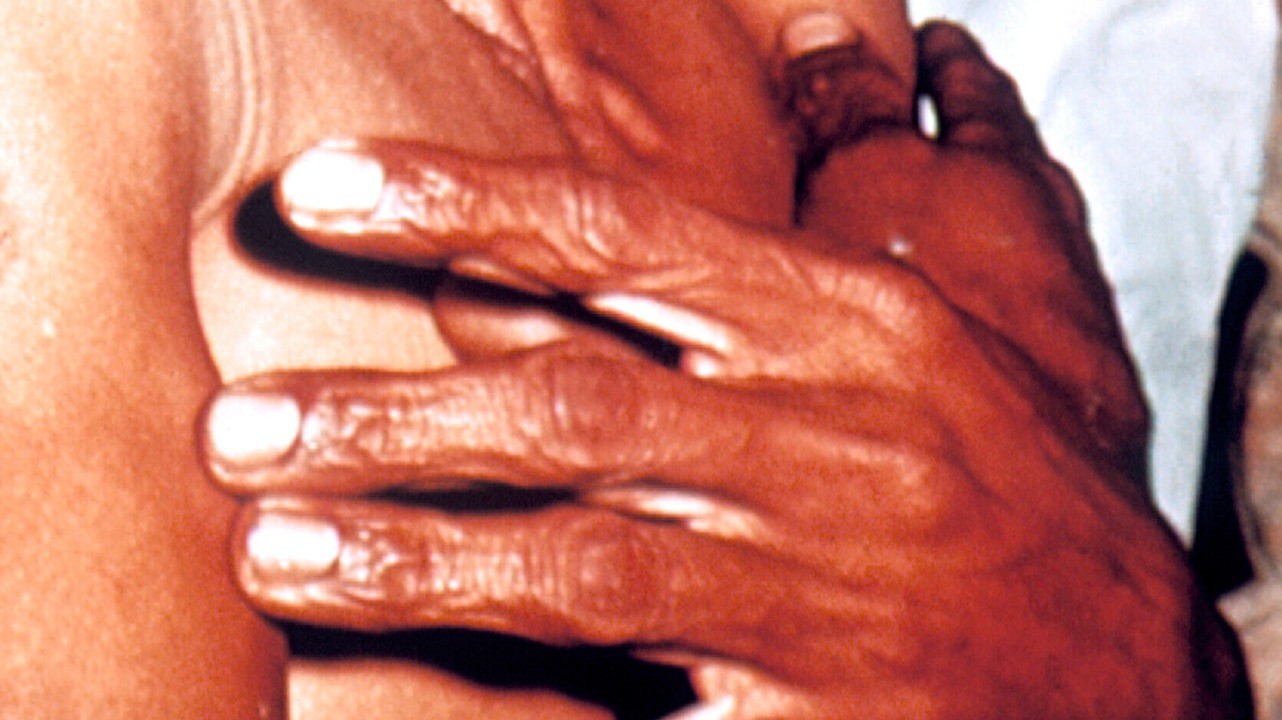
«Руки прачки» – характерный симптом холеры. Фото: PHIL CDC
Осложнения
Без должного лечения холера может быстро привести к летальному исходу. В самых тяжелых случаях потеря большого количества жидкости и электролитов может стать причиной смерти в течение нескольких часов. В других случаях люди, не получающие необходимой помощи, могут умереть от обезвоживания и дегидратационного шока через 1-2 дня после появления первых симптомов холеры².
Хотя сильное обезвоживание считается наиболее опасным осложнением холеры, при этой патологии могут возникнуть и другие проблемы:
- Низкий уровень сахара в крови (гипогликемия). Низкий уровень сахара (глюкозы) в крови – основного источника энергии для организма – характерен для тяжелых форм холеры. Гипогликемия может сопровождаться судорогами, потерей сознания и приводить к смерти. Дети наиболее подвержены снижению уровня глюкозы при холере.
- Низкий уровень калия (гипокалиемия). Больные холерой на фоне диареи теряют большое количество электролитов, в том числе калия, в результате чего нарушается работа сердца и нервной системы, что создает угрозу для жизни пациента.
- Почечная недостаточность. Когда почки теряют свою фильтрующую способность, в организме накапливается избыточное количество жидкости, некоторых электролитов и продуктов метаболизма, что также опасно для жизни.
- Вторичная инфекция. На фоне холеры организм становится более восприимчивым к другим бактериям. Это может привести к таким осложнениям, как воспаление легких, абсцессы, сепсис.
Вакцинация против холеры
Специфическая профилактика холеры представлена вакциной, которая принимается внутрь. На данный момент разработано и одобрено для использования три препарата⁴:
- WC/rBS. В состав входят убитые целые клетки холерных вибрионов.
- CVD 103-Hg-R. Разработан на основе живых ослабленных, генетически модифицированных холерных вибрионов.
- Vaxchora – ослабленная живая вакцина. На данный момент не зарегистрирована на территории России.
Вакцинация против холеры проводится людям, проживающим в эндемичных регионах и имеющим высокий риск заражения. Также она рекомендуется лицам, которые планируют путешествие в страны, где недавно были зарегистрированы вспышки холеры. При этом иммунизация проводится минимум за 10 дней до путешествия.
Полная программа вакцинации зависит от препарата и возраста человека и может включать 2-3 дозы, которые вводятся с интервалом в 1-2 недели. Полный курс вакцинации обеспечивают защиту от холеры в течение трех лет, тогда как одна доза дает кратковременную защиту.

Ни одна вакцина против холеры не обеспечивает 100% защиты, а вакцинация не заменяет стандартные меры профилактики и контроля, включая меры предосторожности в отношении продуктов питания и воды⁴.
Прогноз и профилактика
При легкой и среднетяжелой форме заболевания прогноз относительно благоприятный. Однако даже в таких случаях без своевременного оказания помощи могут развиться осложнения, приводящие к смерти. После перенесенного заболевания у человека остается стойкий иммунитет.
Несмотря на то что холера редко встречается в странах Европы, риск заражения все еще сохраняется. Также дополнительные меры предосторожности стоит соблюдать при посещении стран с активными вспышками холеры среди населения. Для этого используется специфическая и неспецифическая профилактика.
К основным мерам неспецифической профилактики холеры относятся:
- Соблюдение правил личной гигиены. Необходимо часто мыть руки водой с мылом, особенно после посещения туалета и перед работой с пищевыми продуктами. Если мыло и вода недоступны, нужно использовать дезинфицирующее средство для рук на спиртовой основе.
- Употребление только качественной воды. Важно пить только безопасную воду, в том числе бутилированную, кипяченую или продезинфицированную. Ее нужно использовать даже для чистки зубов. Горячие напитки, напитки в банках или бутылках в целом безопасны, но перед тем, как открывать их, нужно обеззаразить внешнюю поверхность упаковки. Также не стоит добавлять лед в напитки, если нет уверенности в том, что он изготовлен из чистой воды.
- Питание только проверенной пищей. Нужно отдавать предпочтение самостоятельно приготовленной и горячей пище, по возможности избегать еды от уличных торговцев. Рекомендуется отказаться от суши, а также от любой сырой или неправильно приготовленной рыбы и морепродуктов. Важно употреблять в пищу фрукты и овощи, которые можно очистить самостоятельно, например, бананы, апельсины и авокадо.
Заключение
Холера – это редко встречающееся в развитых странах заболевание. Однако это не значит, что риска заражения вовсе нет. Не стоит пренебрегать средствами профилактики в отношении этой инфекции, в особенности при планировании командировки или туристического посещения стран, в которых часто регистрируются случаи холеры.
Омикрон: симптомы и лечение нового штамма коронавируса

Омикрон – название нового штамма вируса SARS-CoV-2, который вызывает коронавирусную инфекцию. К его появлению привела мутация в геноме возбудителя заболевания. Благодаря этому он приобрел новые свойства, отличающие его от других разновидностей коронавируса. В их числе: малая продолжительность инкубационного периода, высокая заразность омикрона, способность ускользать от иммунного ответа организма и вызывать нетипичное течение болезни. В большинстве случаев оно легкое или бессимптомное, поэтому многие пациенты болеют дома, под наблюдением участкового терапевта.
Однако данный возбудитель, как и его предшественники, также может спровоцировать развитие постковидного синдрома, в ряде случаев возникают осложнения, влияющие на нормальную работу дыхательной и сердечно-сосудистой систем.
Основное отличие вирусной частицы штамма омикрон в строении спайк-белка. Он представляет собой структуру, отвечающую за проникновение возбудителя инфекции в клетки организма. Непосредственно к этому белку вырабатываются антитела после перенесенного заболевания или вакцинации, поэтому изменение в его строении делает SARS-CoV-2 более заразным и устойчивым к приобретенному ранее иммунитету.
Причины
- Заражение человека от животных. Предполагается, что изменения в геноме возбудителя могли произойти в организме больных грызунов или иных животных. Затем вирусные частицы возобновили циркуляцию в человеческой популяции.
- Мутации вируса при длительном протекании COVID-19 у ВИЧ-инфицированных и страдающих прочими разновидностями иммунодефицита людей.
- Запущенная ситуация по коронавирусу в ряде стран. В случае недостаточного оснащения лабораторий оборудованием для выделения и секвенирования возбудителя возможно появление новых штаммов и генных мутаций, ускользающих от внимания ученых.
- Низкие показатели коллективного иммунитета. В организме лиц, не прошедших вакцинацию, условия для продолжительной циркуляции и мутаций в частицах вируса более благоприятные. Слабая организация вакцинации в некоторых странах, включая ЮАР, могла способствовать появлению нового штамма SARS-CoV-2.
Благодаря мутациям в геноме коронавируса штамм омикрон? в отличие от альфа-, дельта- и гамма-, более заразен, может вызывать заболевание даже при наличии антител у переболевших и привитых людей, тяжелее протекает у детей, имеет склонность к поражению верхних дыхательных путей, нежели легких.
Симптомы
Проявления заболевания новым штаммом коронавируса омикрон схожи с симптомами простуды. Болезнь протекает чаще в легкой, а нередко и вовсе бессимптомной форме.
- нарушение носового дыхания, чихание;
- чувство першения и болезненные ощущения в горле;
- общая слабость, утомляемость, снижение работоспособности;
- умеренная головная боль,
- диарея;
- боль в мышцах;
- сухой кашель;
- тошнота, рвота;
- познабливание, лихорадка;
- воспаление слизистой оболочки глаз;
- высыпания на теле;
- потеря вкуса и способности улавливать запахи.
В отличие от симптоматики, вызываемой предыдущими штаммами коронавируса, заражение «омикроном» у взрослых пациентов сопровождается более выраженной слабостью и ломотой в теле, пульсирующей головной болью, в ряде случаев отмечаются низкие значения температуры тела, а у детей – кожная сыпь.
Длительность заболевания и проявления зависят от состояния иммунитета, проводимого лечения, сопутствующих патологий. В большинстве случаев симптомы омикрона сохраняются по 5-10-й дни, если не развивается осложнений.
Осложнения
Заболевание, вызванное штаммом омикрон, как и в случаях заражения другими вариантами SARS-CoV-2, может сопровождаться повышенным тромбообразованием с последующим тромбозом вен нижних конечностей, тромбоэмболией легочной артерии, инфарктом и инсультом.
Постковидный синдром может развиться в течение трех месяцев после выздоровления, даже если заболевание протекало в легкой или бессимптомной форме, и сохраняться до восьми месяцев. Он связан с устойчивым воспалением, избыточной активацией иммунной системы, неврологическими нарушениями. Ярче проявляется у женщин, перенесших заражение омикрон или другими штаммами коронавируса.
- слабость и быстрая утомляемость;
- одышка;
- повышение температуры тела до 37-37,5 °С;
- нарушение в работе органов пищеварения;
- расстройство сна;
- тревожность;
- депрессия;
- снижение концентрации внимания.
Диагностика
Специфических признаков, характерных исключительно для заражения омикрон штаммом, нет. В условиях пандемии при первых симптомах ОРЗ с целью уточнения диагноза специалисты советуют выполнить ПЦР-тестирование на COVID-19 либо ИХА — экспресс-тестирование на антиген COVID-19. Для получения достоверных результатов, так как коронавирус штамма омикрон обладает непродолжительным инкубационным периодом и протекает чаще в легкой форме, исследование нужно проводить уже на 3-4-е сутки после появления начальных признаков заболевания.
По показаниям также проводится исследование иммуноглобулинов класса А, M, G SARS-CoV-2.
-
; (АЛТ, АСТ, креатинин), определение прокальцитонина и маркеров воспаления (С-реактивного белка, ферритина);
- оценку свертываемости крови по данным коагулограммы, Д-димера; .
Лечение
Обследованием и ведением пациентов занимаются врачи терапевтического профиля, педиатры, а при необходимости инфекционисты, доктора отделения интенсивной терапии.
При легком течении COVID-19, вызванного возбудителем штамма омикрон, лечение направлено на повышение защитных сил организма, скорейшее выведение инфекции, облегчение симптомов и предупреждение развития осложнений. С этой целью рекомендованы обильное питье, постельный режим, регулярное проветривание помещения и увлажнение воздуха. Жаропонижающие препараты применяются при температуре свыше 38,0 °С, спреи, леденцы и полоскание – для облегчения боли в горле, при сухом кашле – травяные настои и откашливающие средства. Возможно применение препаратов альфа-интерферона.
В ряде случаев по рекомендации врача назначаются специфическая противовирусная терапия (фавипиравир, молнупиравир), антикоагулянты, глюкокортикостероиды, ингибиторы интерлейкинов и антагонисты рецепторов к ним, плазма и человеческие антитела от переболевших или вакцинированных людей. Тяжелым больным могут потребоваться поддержка кислорода или интубация трахеи для ИВЛ, парентеральное введение солевых и коллоидных растворов.
Прогноз и профилактика
То, сколько длится COVID-19, вызванный омикроном, зависит от сопутствующих заболеваний, состояния иммунитета, своевременности и правильности проводимого лечения. Так как болезнь, как правило, протекает в легкой форме, а осложнения встречаются реже, то прогноз чаще всего благоприятный. Однако высокая заразность возбудителя и, соответственно, большое количество пациентов, обращающихся за амбулаторной помощью, могут вызвать перегрузку в системе здравоохранения.