Содержимое статьи
Рентген сустава: все, что вы должны знать
На первой же консультации ортопеда при жалобах на боль в колене или локте, плече или голеностопе пациенту назначают рентгенографию. Долгое время это исследование считалось золотым стандартом диагностики болезней суставов. После появления и введения в широкую практику МРТ оно несколько сдало свои позиции, но не потеряло актуальности, особенно на начальной стадии обследования.
Рентген – эффективный способ установить болезнь и следить за ходом лечения
В каких случаях назначают рентген суставов
Чаще всего рентген назначают при подозрении на вывих, растяжение, перелом, разрыв сухожилий и другие травмы. Однако это исследование позволяет также увидеть изменения в структуре тканей, обнаружить опухоли, кисты, деформации, артроз и артрит. Поэтому диагностический метод эффективен при любых жалобах в отношении опорно-двигательного аппарата.
Что такое рентген-диагностика
Рентген-диагностика базируется на специальных рентгеновских лучах, которые излучает аппарат. Мягкие ткани пропускают их, а твердые – поглощают, поэтому на снимке первые окрашены в темный цвет, а вторые – в светлый. Наиболее ярко на снимках видны костные ткани, поэтому метод используют для обследования состояния костей и суставов. Результаты предоставляются на бумажном или цифровом носителе, сохраняются на жестком диске компьютера.
Получить рентгеновский снимок сегодня можно и на цифровом носителе
Как проводится
Рентгенография проводится без подготовки. Пациент располагается на специальном столе. Паховая область закрывается от облучения свинцовым фартуком. Детям накладывают защиту на область глаз и щитовидной железы, а у младенцев открытой оставляют только исследуемую область, например конечность.
Врач делает снимок в одной или нескольких проекциях. Чтобы они получились четкими, необходимо оставаться в неподвижном состоянии. Специалист самостоятельно определяет оптимальную проекцию в зависимости от исследуемого сегмента: прямая, боковая или комбинированный вариант.
Если у пациента лишний вес, снимок может быть нечетким
Опасно ли это
Рентген часто назначают не только на этапе диагностики, но и в ходе лечения артроза колена, тазобедренного или другого сустава. Многие опасаются, что излучения навредят организму и запустят в нем необратимые процессы, например перерождение клеток в злокачественные, ослабят и без того слабый у пожилого человека иммунитет. Можно ли часто делать рентгенографию?
Вред от излучения на современных аппаратах минимален, если соблюдены все правила безопасности. Доза излучения сопоставима с той, которую мы ежедневно получаем от телевизора или во время перелета на самолете. Поэтому не стоит отказываться от обследования, если врач настаивает. Главное – соблюсти меры предосторожности.
Насколько опасен рентген и кому категорически противопоказано проходить это обследование? Ответы – в видео ниже:
Ограничения
Рентген не проводят детям до трех месяцев, которым при острой необходимости назначают УЗИ. Врачи также не рекомендуют чрезмерно облучать грудных детей в области таза, поскольку это может привести в будущем к бесплодию, заболеванию крови, опухолевому процессу. Детям обследование проводят строго по показаниям и нормировано, не чаще, чем раз в полгода.
Рентгенографию не проводят беременным, чтобы избежать негативного влияния на плод. Также она противопоказана людям с металлическими протезами или имплантами в исследуемой области и лицам с шизофренией (и другими психическими расстройствами), не способным пребывать в неподвижном состоянии. Остальным людям, в том числе старшего возраста, обследование делать можно.
Что показывает рентген голеностопного сустава
Голеностоп страдает очень часто, поскольку стопы принимают на себя максимальную нагрузку при прямохождении. Рентген этот сустава делают обычно в трех проекциях, с нагрузкой или без нее: боковой, косой снимок и рентген пяточной кости. Иногда для уточнения диагноза и оценки состояния мягких тканей дополнительно назначают КТ или МРТ.
Рентген позволяет диагностировать:
- травмы; ;
- артрит, синовит, подагру;
- врожденные анатомические нарушения;
- остеофиты – пяточные шпоры;
- плоскостопие;
- нарушения обмена веществ и др.
Рентген-снимок хорошо показывает состояние костей стопы
Насколько информативен рентген коленного сустава
В случае с коленом это обследование назначают при любых повреждениях и травмах, болезненности в покое и движении. Среди других показаний – припухлость, изменение цвета кожи, деформации и ограничение подвижности, симптомы, которые часто сопровождают артроз.
Самую большую диагностическую ценность рентген колена имеет при травмах – трещинах костей, переломах, вывихах и подвывихах суставов. Он диагностирует переломы мыщелков, травмы менисков и надколенника, кровоизлияния в коленный сустав. Метод позволяет обследовать сустав и прилегающие области – малоберцовую, бедренную и большеберцовую кости. С его помощью можно выявить артроз, артрит и остеопороз, а затем продолжить обследование другими методами.
Для диагностики коленного сустава наряду с рентгеном часто используют МРТ
В каких случаях назначают рентген тазобедренного сустава
Тазобедренные суставы – одни из самых сложно устроенных в организме. Пациента отправляют на рентген, если он испытывает дискомфорт при движении и ограничен в подвижности. Если сустав болит или деформирован, а также после любой травмы.
С помощью рентгенографии можно выявить такие болезни и патологии:
- вывих и дисплазия тазобедренного сустава врожденного характера;
- приобретенные вывихи и переломы (актуально для пожилых людей, страдающих от коксартроза);
- первичные опухоли, метастазы рака другой локализации;
- остеопороз, некроз головки тазобедренной кости;
- воспаления в суставе;
- артроз и другие патологические изменения.
В отличие от остальных участков, перед рентгеном тазобедренного сустава пациенту могут порекомендовать сделать очищающую клизму или накануне принять слабительное. Это делается для того, чтобы на снимке не было затемнений из-за переполненного кишечника.
Рентген тазобедренного сустава позволяет диагностировать коксартроз
Особенности рентгена верхних конечностей
Рентген локтя назначают также после травм – сильного ушиба, вывиха, перелома – или при подозрении на различные патологии. Он позволяет получить информацию о суставной щели и ее сужении, о состоянии окончаний кости плечевого отдела и предплечья. Специалист также получает данные об областях, смежных с локтевым суставом, что облегчает диагностику. Ведь далеко не всегда причина боли – артроз локтя, артрит или бурсит: часто она имеет распространяющийся характер и совершенно другой источник.
Боль в плече часто возникает на фоне неврологических и сосудистых заболеваний, однако причиной может быть и артроз плеча, а также системные заболевания плечевого сустава воспалительного характера. Рентген в основном назначают при подозрении на вывих или перелом. На снимке видны и соседние образования – ключицы и лопатки. Он информативен также при артрозе и артрите, некрозе плечевых головок, тендините и других заболеваниях.
Артроз верхних конечностей на рентген-снимке часто обнаруживается случайно
Рентгенография – простой, быстрый, безболезненный способ диагностики, который дает информацию о состоянии костей и суставов. При обнаружении артроза часто назначают дополнительные инструментальные методы, позволяющие рассмотреть глубинные структуры мягких тканей, изучить состояние хрящей. Однако МРТ и КТ – исследования дорогостоящие и не всегда необходимые. Поэтому, если ортопед настаивает на рентгене, отказываться не стоит.
Когда что лучше – УЗИ, МРТ, КТ, рентген тазобедренного сустава
Современные способы визуализации патологических отклонений тазобедренного сустава поражают воображение – томография, ультразвук, рентген. Учитывая их количество, возникает вопрос, чем руководствуются врачи, выбирая, что лучше: УЗИ, МРТ, КТ или рентген в качестве метода диагностики. Какое из обследований стоит пройти, чтобы оценить реальную картину происходящего, и как это влияет на здоровье и способ лечения заболеваний тазобедренного сустава.
Что лучше МРТ или рентген тазобедренного сустава
Давно и успешно используемый, но при этом простой, быстрый и дешевый способ исследования с помощью малой дозы рентгеновских лучей. Рентген тазобедренного сустава проводится в качестве первичной диагностики и позволяет увидеть переломы, в том числе – шейки бедра, вывихи, деформации кости, аномальный рост кости или костные изменения, а также проследить наличие посторонних предметов в мягких тканях, окружающих кость.
Рентген тазобедренного сустава назначают при четкой симптоматике, указывающей на перелом или вывих костей тазобедренного сустава, таких, как очень сильная боль с частичной или полной потерей подвижности, хромота. Рентген широко используется в качестве контроля срастания костей после перелома и перед ортопедическими операциями, связанными с протезированием.
К сожалению, возможности рентгена ограничены лишь оценкой ущерба, нанесенного костям. Для диагностического исследования мягкой ткани и связок требуется дополнительное введение контрастного вещества, и результаты менее информативны, чем при МРТ тазобедренных суставов. Помимо этого двухмерные рентгеновские снимки грешат статичностью, оставляя слепые зоны, что не позволяет врачу четко оценить функциональное состояние тазобедренного сустава. Далеко не всегда рентген эффективен как способ диагностического исследования остеопороза, поскольку определяет его, когда потери костной ткани уже превышают 20%. В качестве диагностического обследования врач не назначит рентген беременных женщинам, чтобы не причинить вред плоду.
Что лучше – МРТ или КТ тазобедренного сустава
КТ тазобедренного сустава можно назвать усовершенствованной рентгенографией, поскольку сканирование проводится с помощью не одного, а нескольких пучков рентгена, которые влияют на тело с разных ракурсов. Благодаря специализированной рентгеновской установке КТ и сложным компьютерным программам врачам удается получить объемные послойные изображения тазобедренного сустава в поперечной плоскости. Снимки при КТ тазобедренного сустава выглядят, как если бы вы разрезали сустав на множество тонких поперечных плоскостей. Такие изображения более информативны и позволяют обнаружить заболевания суставов или патологические изменения в них, пропущенные рентгеном.
Поскольку рентген не эффективен в отношении мягкой ткани, для визуализации мышц, связок и сосудов при КТ используют контрастное вещество на основании йода, которое, при введении, позволяет увидеть раннее затемненные участки. Диапазон возможностей КТ-томографии охватывает как исследования сложных переломов, так и диагностику врожденных аномалий, некроза, остеомиелита, опухолей, дисплазии и травматического поражения костной и мягких тканей. Еще одним плюсом диагностики является скорость, с которой получают снимки. В среднем процедура занимает не более 10 минут, из-за чего медики предпочитают её использовать в случае чрезвычайных ситуаций, когда необходимо срочное хирургическое вмешательство.

Тем не менее, недостатков в КТ не меньше, чем достоинств. В первую очередь, это рентгеновское облучение, затем следует контрастное вещество, которое противопоказано вводить людям, страдающим почечными заболеваниями и тем, кто плохо реагирует на йод. Даже те пациенты, кто не страдает аллергией на йод, могут чувствовать недомогания после проведения процедуры или давать неожиданные аллергические реакции. А без контраста при КТ томографии недоступна диагностика состояния связок тазобедренного сустава, нервных окончаний, сосудов и мышц, окружающих сустав.
Когда МРТ тазобедренных суставов лучше, чем рентген и КТ
МРТ тазобедренного сустава по эффективности соперничает с КТ, а в некоторых аспектах и опережает компьютерную томографию. Используя магнитное поле и радиочастотные волны, она, без помощи контрастного вещества, способна исследовать как кости, так и мягкие ткани – связки, сухожилия, нервы и сосуды. Дело в том, что боль, сопровождающая заболевания тазобедренного сустава, не всегда прямо указывает на патологический процесс именно в этой области, и требуется дифференциальная диагностика, на которую способна МРТ.
Часто патология тазобедренного сустава не связана напрямую с нарушением костной ткани, а зависит от мышечных деформаций, недостатков сосудистой деятельности, ущемления нервов, растяжений или несостоятельности связок и сухожилий.
То, что не под силу другим методам диагностики, с успехом делает МРТ.
МР-томографию часто используют для дифференциальной диагностики осложнений и контроля лечебного процесса.
Процедура занимает от 20 минут до часа, не вызывает неприятных ощущений, абсолютно безопасна для здоровья и не вызывает осложнений. Противопоказанием является наличие в теле пациентов имплантов из металла, а именно: сердечные клапаны, имплантируемые дефибрилляторы и сердечные стимуляторы, металлические протезы, штифты, ушные импланты и электронные устройства.
Рентген тазобедренного сустава (таза)
Проблемы с тазобедренным суставом могут возникнуть в любом возрасте. Еще в младенческом возрасте диагностируется врожденный вывих бедра, а взрослые помимо травм (вывихов, переломов и т.д.) страдают от артритов, артрозов, инфекций тазобедренного сустава и т.д.
Несмотря на то, что медицина постоянно движется вперед, появляются новые современные диагностические методы, рентгенография остается одним из самых популярных способов диагностирования широкого спектра травм, нарушений, патологий и заболеваний. Особенно востребована рентгенография тазобедренного сустава.
Показания к проведению рентгенографии тазобедренного сустава
Рентгенография таза назначается пациентам с различными патологиями опорно-двигательного аппарата, травмами, болями, подозрениями на заболевания. Также рентгенологическое исследование тазобедренного сустава могут назначить перед операцией или в период лечения для оценки эффективности проводимой терапии.
Рентгенография тазобедренного сустава назначают в следующих случаях:
- переломы головки и шейки бедренной кости, трещины;
- вывихи бедренной кости, подвывихи;
- воспаления мышц, сухожилий;
- врожденные патологии у детей, такие как дисплазия, гипоплазия;
- воспалительные заболевания (остеомиелит, артрит и т.д.);
- дегенеративные заболевания (асептический некроз головки бедренной кости, остеоартроз, и т.д.);
- опухолевые процессы;
- подагра, остеопороз;
- инфекционные поражения и т.д.
Рентгенография тазобедренного сустава проводится и при жалобах пациента на боль в суставах, дискомфорт при движении, ограниченность движения.
Противопоказания к рентгенографии тазобедренного сустава
- беременность,
- критическое состояние пациента;
- Нежелательно проводить рентгенографию детям до 15 лет. При подозрении на дисплазию у новорожденного лучше сделать УЗИ, но при неэффективном его проведении рентгенография тазобедренного сустава малышу лучше делать после 9-х месячного возраста, когда возникают точки окостенения.
Подготовка к рентгенографии тазобедренного сустава
Как правило, особой подготовки рентгенологическое обследование не требует. Но рентгенография тазобедренного сустава – особая процедура, учитывая анатомически близкое расположение сустава к кишечнику. За несколько дней до исследования нужно соблюдать диету и избегать употребления продуктов, вызывающих повышенное газообразование (фрукты, овощи, бобовые, черный хлеб, газированные напитки и т.д.).
Процедура проведения рентгенографии тазобедренного сустава
Чаще всего рентгенографию таза проводят в прямой и дополнительно в боковой или задней косой проекции при отведенном бедре. Дополнительная проекция назначается в зависимости от наличия того или иного недуга и травмы.
При снимке в прямой проекции пациент находится в положении лежа на спине с прямыми ногами. При снимке в боковой и косой проекциях больной, лежа на спине, сгибает ногу в колене под углом 90 градусов и разворачивает наружу.
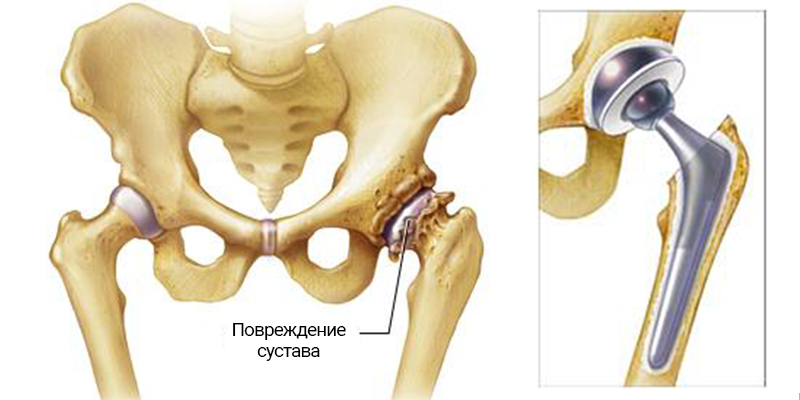
Эндопротезирование тазобедренного сустава

Эндопротезирование тазобедренного сустава — это хирургическая операция, при которой обе поврежденные поверхности сустава заменяются протезами из металла, керамики или пластмассы.
Цель операции — полное восстановление функциональности и диапазона движений тазобедренного сустава.
Показания для проведения эндопротезирования:
- боль и потеря подвижности сустава;
- заболевания тазобедренного сустава, в том числе, при возникновении осложнений после первичного эндопротезирования или внутренней фиксации перелома шейки бедра, утрате суставного хряща, открытых переломах, быстром разрушении головки бедра.

Как проходит операция эндопротезирования тазобедренного сустава
Приоритетным является доступ через боковую поверхность бедра. Такой доступ минимизирует повреждения мягких тканей, обеспечивает хорошую визуализацию бедренной кости и вертлужной впадины.
Использование щадящей хирургии – главный тренд в медицине всего мира. Только при малоинвазивных доступах можно рассчитывать на быстрое восстановление и минимизацию послеоперационной боли.
Выбор материала протеза очень важен. В государственных больницах, работающих по системе ОМС используют самые дешевые протезы на цементной основе, которые быстро разрушаются и не решают проблем пациентов. Хороший протез должен состоять из металла, керамики или полиэтилена.
Симптомы
Симптомы переломов шейки бедра: невозможность ходьбы, жалобы на неясные боли в колене, бедре, паху, спине или ягодице, невозможность перенести вес на ногу.
Симптомы остеоартроза: ощущаемые или слышимые судороги при движении, неспособность принять нейтральное анатомическое положение, боль, сокращение диапазона движения.
Симптомы ревматоидного артрита: нарушен диапазон движений бедра, боль при движениях, боль и скованность при возобновлении активности после отдыха.
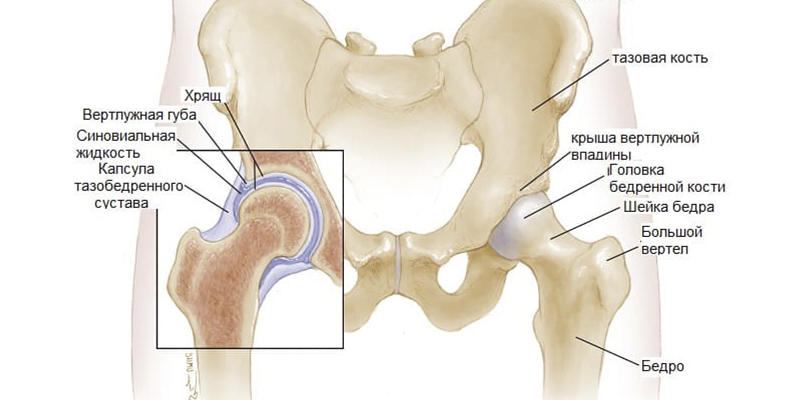
Анатомия
Головка бедренной кости помещается в вертлужную впадину таза образуя своеобразный шарнир. Этот естественный механизм обеспечивает многоосевые движения нижних конечностей.
Головка бедренной кости и внутренняя часть вертлужной впадины покрыты слоем гиалинового хряща. Как только этот хрящ изнашивается или повреждается (как правило, артритом), основная кость обнажается, что приводит к боли, жесткости и, часто, укорочению пораженной ноги.
Заменяя эти поверхности, мы стремимся уменьшить боль и жесткость, чтобы восстановить активную и безболезненную жизнь.
Диагностика
Осмотр травматолога-ортопеда. Диагностика пациентов, требующих эндопротезирования тазобедренного сустава, главным образом основан на симптомах. Боль, потеря диапазона движения и функциональные нарушения – главные факторы.
Необходимо выполнить комплексную диагностику и убедится в том, что источником боли в тазобедренном суставе не являются повреждения позвоночника.
Рентгенография тазобедренного сустава – во многих случаях первое и последнее исследование для подтверждения необходимости эндопротезирования. При необходимости проведения дальнейших исследований назначают КТ или МРТ.
Записаться на прием к оперирующему травматологу-ортопеду можно по телефону 8(495)414-20-64 , либо заполнив форму записи на сайте.
Из чего сделан протез
Выбор материала протеза очень важен. В государственных больницах, работающих по системе ОМС используют самые дешевые протезы на цементной основе, которые быстро разрушаются и не решают проблем пациентов. Хороший протез должен состоять из металла, керамики или полиэтилена.
Подробнее:

Осложнения
У 2-10% пациентов развиваются следущие осложнения во время и после эндопротезирования тазобедренного сустава. чаще всего наблюдаемые в клинической практике и описанные в специальной литературе:
- дислокация (практически не встречается при использовании малоинвазивных методик);
- интраоперационный перелом;
- травма нерва (связанная со специфическими хирургическими подходами);
- раневая инфекция, сепсис;
- тромбоз глубоких вен, тромбоэмболия легочной артерии;
- металлоз — осложнение, которое возникает из-за коррозии металла и выброса частиц износа протеза в кровь;
- несоответствие длины ног;
- протезное расшатывание и износ имплантатов.
Большинство осложнений можно избежать при высокой квалификации хирурга, правильно подобранных методик и материалов протеза, соблюдения индивидуального плана реабилитации.
Восстановление и реабилитация
В настоящее время нет конкретного общего протокола реабилитации после эндопротезирования тазобедренного сустава, так как конкретные элементы реабилитационного процесса зависят от методики хирурга и специфики конкретной клинической картины конкретного пациента.
Например, в некоторых протоколах усиленного восстановления после операции пациенты мобилизуются в течение первых 6 часов после операции. В других протоколах мобилизация пациентов начинается только на 1-й или 2-й день после операции. Ускоренные реабилитационные программы и ранняя мобилизация дают пациентам больше уверенности в своей послеоперационной мобилизации и повседневной жизни.
Из чего можно сделать вывод. Правильное предоперационное обследование и ранняя послеоперационная реабилитация имеют решающее значение для успешного исхода операции.
В нашем центре мы готовим индивидуальный протокол реабилитации для каждого пациента и ведем его под контролем в течение всего периода восстановления.
Количество дней в стационаре при проведении эндопротезирования тазобедренного сустава составляет в среднем 5 дней. Возврат к полноценной жизни через 3-6 месяцев после операции.
Источники:
https://www.noltrex.ru/stati/rentgen-sustava-vse-chto-vy-dolzhny-znat/
https://mrt24.spb.ru/poleznaja-informatzia-ob-mrt/uzi-mrt-kt-rentgen-tazobedrennogo-sustava
https://travmpunkt-spb.ru/rentgen/tazobedrennogo-sustava
https://traumart.ru/services/hip-replacement/